تشخیص صرع
خلاصه مقاله
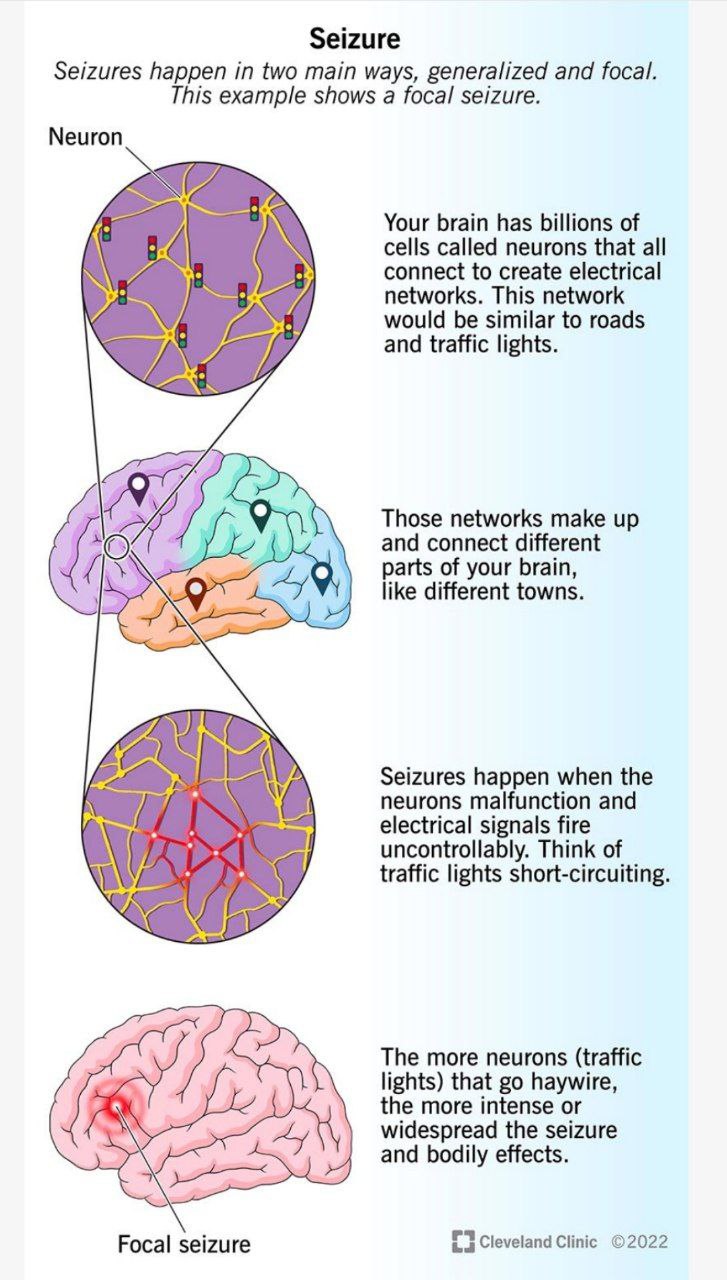
تشنج غایب اغلب با اختلال یا از دست دادن هوشیاری همراه است که از نظر بالینی ثابت شده است که تأثیری بر ناهنجاری های حرکتی و شناختی سلول های عصبی مغز دارد. تشنج چندین رویداد اتیوپاتوفیزیولوژیک را می پذیرد که منجر به چندین تغییر عملکرد عصبی در نواحی مداری رتیکولوتالاموکورتیکال سیستم عصبی مرکزی می شود. این امر اپیزودهای رویدادهای تشنج غایب را هموار می کند. گزارش یک مورد بالینی تشنج غایب در یک بیمار بالغ 25 ساله با اختلال هوشیاری به بیمارستان مراجعه کرد. اسکن تصویربرداری رزونانس مغناطیسی مغز بیمار یک ناحیه فشار خون کانونی کوچک را در ناحیه پاراسلار راست نزدیک به سینوس کاورنوس با حساسیت خفیف در سینوسهای حفرهای چپ، ماگزیلاری راست و سینوزیت اتموئید تشخیص داد. الکتروانسفالوگرام مغز امواج نرمال با آرتیفکت الکترودی را نشان داد. بیمار با تشنج های غایب تایید شد و با اکسکاربازپین 150 میلی گرم دو بار در روز تحت درمان قرار گرفت. بیمار از تشنج بهبود یافت و با مصرف دارو ترخیص شد. در دوره 3 ماهه یک بار برای معاینه پیگیری فراخوانده می شد. ✅معرفی: تشنج دوره کوتاهی از فعالیت الکتریکی غیرطبیعی در مغز با سیگنالهای الکتریکی شدید است. به طور معمول، تشنج غایب از چند ثانیه تا چند دقیقه با از دست دادن هوشیاری و بدون هیچ تشنج مشخصی طول میکشد، اغلب در کودکان کمتر از 10 سال رخ میدهد. تشنج های غایب، توقف رفتاری آشکار، عدم پاسخگویی، پلک زدن چرخه ای پلک ها، توقف ناگهانی تکلم و حرکت، جویدن دهان، لب زدن و مالیدن انگشتان. تشخیص شامل آزمایش شمارش کامل خون، اسکن توموگرافی کامپیوتری مغز، تصویربرداری رزونانس مغناطیسی (MRI)، الکتروانسفالوگرام، و معاینه مایع مغزی نخاعی است که شواهد را فراهم میکند و به وضوح منشأ ضایعات تشنجی در مغز را نشان میدهد. پیشگیری و مدیریت تشنج غایب را می توان با استفاده از فنی توئین و کاربامازپین همراه با رژیم کتوژنیک انجام داد. ✴گزارش Case یک بیمار مرد 25 ساله با یک دوره تشنج غایب، با از دست دادن هوشیاری به مدت 2-4 دقیقه، سرگیجه و تاری دید به پزشکی عمومی مراجعه کرد. بیمار گزارش داد که پس از چند دقیقه از دست دادن هوشیاری خود دوباره به هوش آمد، اما سرگیجه همچنان ادامه داشت. بیمار استفراغ، حرکات غیر ارادی، سردرد، تب، بی اختیاری ادرار و تپش قلب نداشت
#با_کیس_درس_بخوانیم
#Siuzere_Diagnosis
✴خلاصه:
تشنج غایب اغلب با اختلال یا از دست دادن هوشیاری همراه است که از نظر بالینی ثابت شده است که تأثیری بر ناهنجاری های حرکتی و شناختی سلول های عصبی مغز دارد. تشنج چندین رویداد اتیوپاتوفیزیولوژیک را می پذیرد که منجر به چندین تغییر عملکرد عصبی در نواحی مداری رتیکولوتالاموکورتیکال سیستم عصبی مرکزی می شود. این امر اپیزودهای رویدادهای تشنج غایب را هموار می کند. گزارش یک مورد بالینی تشنج غایب در یک بیمار بالغ 25 ساله با اختلال هوشیاری به بیمارستان مراجعه کرد. اسکن تصویربرداری رزونانس مغناطیسی مغز بیمار یک ناحیه فشار خون کانونی کوچک را در ناحیه پاراسلار راست نزدیک به سینوس کاورنوس با حساسیت خفیف در سینوسهای حفرهای چپ، ماگزیلاری راست و سینوزیت اتموئید تشخیص داد. الکتروانسفالوگرام مغز امواج نرمال با آرتیفکت الکترودی را نشان داد. بیمار با تشنج های غایب تایید شد و با اکسکاربازپین 150 میلی گرم دو بار در روز تحت درمان قرار گرفت. بیمار از تشنج بهبود یافت و با مصرف دارو ترخیص شد. در دوره 3 ماهه یک بار برای معاینه پیگیری فراخوانده می شد.
✅معرفی:
تشنج دوره کوتاهی از فعالیت الکتریکی غیرطبیعی در مغز با سیگنالهای الکتریکی شدید است. به طور معمول، تشنج غایب از چند ثانیه تا چند دقیقه با از دست دادن هوشیاری و بدون هیچ تشنج مشخصی طول میکشد، اغلب در کودکان کمتر از 10 سال رخ میدهد. تشنج های غایب، توقف رفتاری آشکار، عدم پاسخگویی، پلک زدن چرخه ای پلک ها، توقف ناگهانی تکلم و حرکت، جویدن دهان، لب زدن و مالیدن انگشتان. تشخیص شامل آزمایش شمارش کامل خون، اسکن توموگرافی کامپیوتری مغز، تصویربرداری رزونانس مغناطیسی (MRI)، الکتروانسفالوگرام، و معاینه مایع مغزی نخاعی است که شواهد را فراهم میکند و به وضوح منشأ ضایعات تشنجی در مغز را نشان میدهد. پیشگیری و مدیریت تشنج غایب را می توان با استفاده از فنی توئین و کاربامازپین همراه با رژیم کتوژنیک انجام داد.
✴گزارش Case
یک بیمار مرد 25 ساله با یک دوره تشنج غایب، با از دست دادن هوشیاری به مدت 2-4 دقیقه، سرگیجه و تاری دید به پزشکی عمومی مراجعه کرد. بیمار گزارش داد که پس از چند دقیقه از دست دادن هوشیاری خود دوباره به هوش آمد، اما سرگیجه همچنان ادامه داشت. بیمار استفراغ، حرکات غیر ارادی، سردرد، تب، بی اختیاری ادرار و تپش قلب نداشت.
✔سابقه خانوادگی
سابقه خانوادگی او این بود که مادرش از تشنج های تونیک-کلونیک ژنرالیزه رنج می برد و لکه اریتماتوز شدید زیر چشم راست ایجاد می کرد که روی گونه راست پخش می شد. او مکمل های فنوباربیتون، آهن و ویتامین مصرف کرد.
✔جزئیات سابقه پزشکی گذشته
یک مرد که هیچ سابقه آسیب سر، بیماری عصبی و سوء مصرف مواد مخدر ندارد. او یک دوره تشنج غایب را تجربه کرد که مشخصه آن از دست دادن هوشیاری و اختلال در حافظه بود. او گفت که پس از بازیابی اختلالات حافظه پایه، واکنشی نشان نداده و قادر به یادآوری وقایع خود نبود. سابقه پزشکی گذشته بیمار هیچ بیماری مزمنی از جمله دیابت، فشار خون بالا و مشکلات قلبی عروقی را نشان نداد. مانند مادرش، بیمار دارای لکه اریتماتوز شدید در زیر چشم راست بود که روی گونه راست پخش میشد و بیحسی یا خارش نداشت.
✅گزارش معاینه عمومی:
بیمار هوشیار، جهت یابی، تب، ضربان نبض 82 ضربه در دقیقه و با تنفس طبیعی بود. فشار خون او نرمال بود و صداهای قلبی عروقی S1 و S2 نرمال بود. اشعه ایکس قفسه سینه طبیعی بود و الکتروکاردیوگرام هیچ تغییری در ST-T با هیچ ریتم سینوسی نشان نداد. P/A نرم بود، ارگانومگالی و رنگ پریدگی/ایکتروس/سیانوز/ادم پدال مشاهده نشد.
✅نتیجه:
مکانیسمهای پاتوفیزیولوژیک زمینهساز صرع عبارتند از مقاومت در برابر اختلال طیف اوتیسم (ASD) و کاهش ناگهانی دوز ASD میتواند باعث واکنش تشنج شود. بنابراین، کاهش یا حذف دوز باید به تدریج انجام شود. درک مؤثر مکانیسمهای پاتوفیزیولوژیک، هدفگیری دارو، ضدصرع و ژنتیک میتواند درک بهتری از صرع و مدیریت آن ارائه دهد. هدف دارویی مولکولی جدید، فارماکوژنومیک، و مستندات گزارش هر بیمار می تواند درمان ها را به طور موثر بهبود بخشد.
گرد آورنده: دکتر کیمیا فارسی
ادیتور: دکتر مهدی مهماندوست
✨شکوه دنیای اعصاب در انجمن علمی دانشجویی جراحی اعصاب
با ما همراه باشید.✨
🆔English:@NeurosurgeryAssociation
🆔Persian:@Neurosurgery_Association
مقالات مرتبط
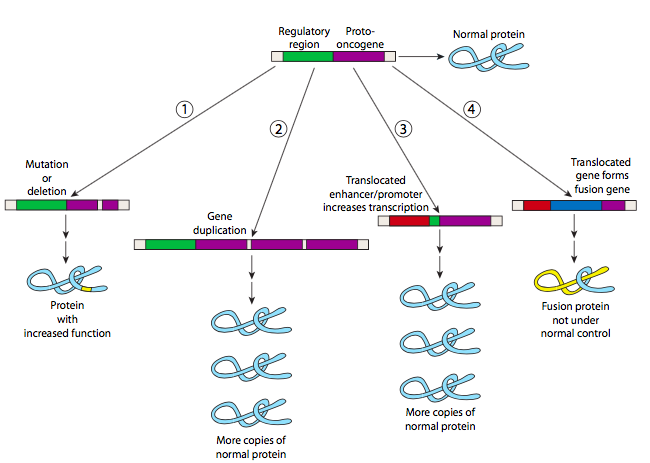
درک فرایند های انکوژنیک با فناوری های پروتئومیکس
فناوریهای omics درک پیشرفتهتری از فرآیند انکوژنیک ( ایجاد تومور) ارائه میکنند و موفقیت درمان های بالقوه را بیان میکنند.
ریلوزول - Riluzole
این دارو یک آنتاگونیست گلوتامات بوده که در درمان بیماری ALSمورد استفاده قرار میگیرد و با نامهای تجاری Exservan، Rilutek و Tiglutik و فرمول شیمیایی C8H5F3N2OS شناخته میشود.