نتایج بی حرکتی هاله برای شکستگی ستون فقرات گردنی
خلاصه مقاله
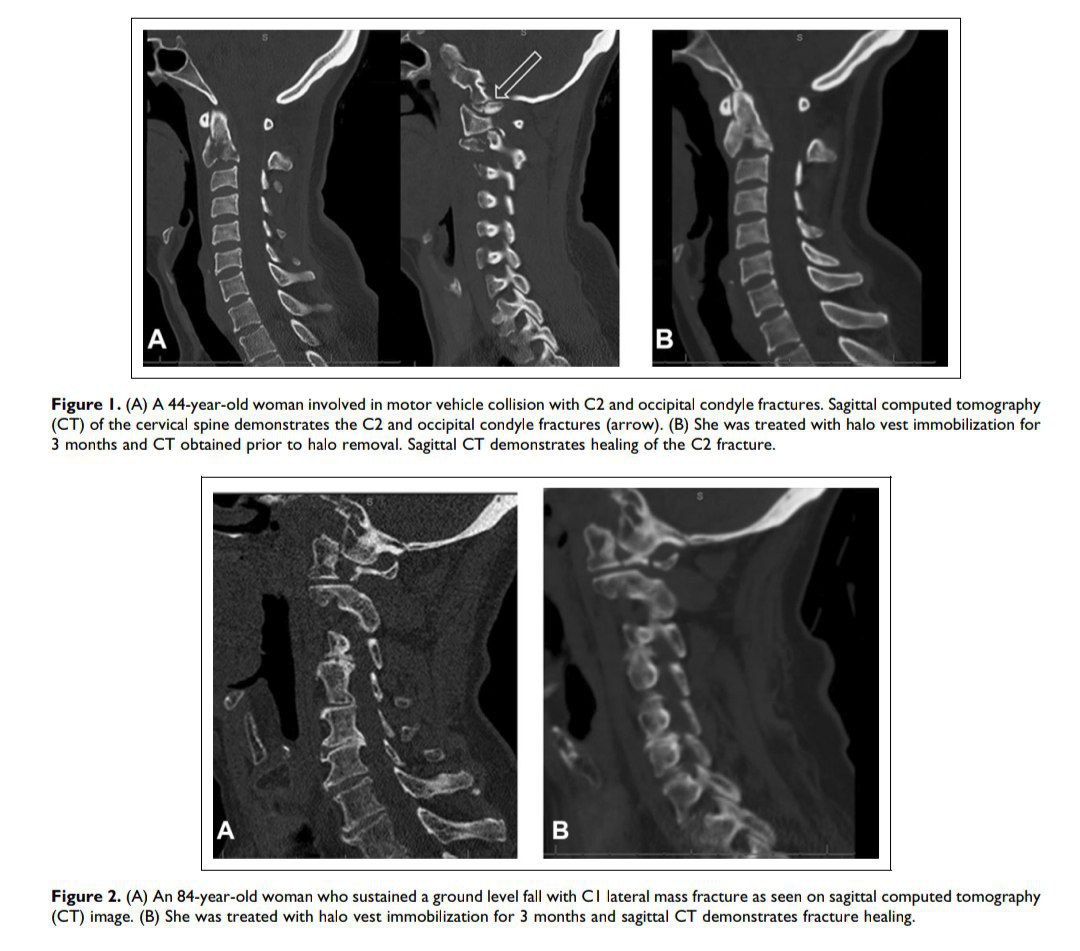
این مطالعه با هدف ارزیابی عوارض و پیامدهای بیحرکتی هاله در بیماران مبتلا به شکستگی ستون فقرات گردنی که در مرکز ترومای سطح I تحت درمان قرار گرفتند، انجام شد. یک ارزیابی گذشته نگر از 189 بیمار تحت درمان با هاله از آگوست 2000 تا فوریه 2016 انجام شد
#با_مقاله_درس_بخوانیم
#نتایج_بی_حرکتی_هاله_برای_شکستگی_ستون_فقرات_گردنی
🔰این مطالعه با هدف ارزیابی عوارض و پیامدهای بیحرکتی هاله در بیماران مبتلا به شکستگی ستون فقرات گردنی که در مرکز ترومای سطح I تحت درمان قرار گرفتند، انجام شد. یک ارزیابی گذشته نگر از 189 بیمار تحت درمان با هاله از آگوست 2000 تا فوریه 2016 انجام شد.
🔰اطلاعات دموگرافیک، مکانیسم آسیب، سطح و نوع شکستگی ستون فقرات، طول بیحرکتی هاله، عوارض مرتبط با بی حرکتی هاله و طول مدت پیگیری بیمار جمع آوری شد. در مجموع 189 بیمار شناسایی شدند که 121 نفر (64%) برای مدیریت شکستگی های ستون فقرات گردنی هاله دریافت کردند.
🔰میانگین سنی 50.8 سال، با 10.7٪ شکستگی های پایدار C1، 71.1٪ شکستگی C2، و 18.2٪ شکستگی ستون فقرات زیر محوری (C3-C7) بود. 47.1 درصد از شکستگی های گردنی فوقانی یا ادنتوئید یا شکستگی جلاد بودند.
🔰25.1 درصد از بیماران دچار شکستگی های متعدد گردنی بودند. در آخرین پیگیری، 81 درصد از بیماران شکستگیهایی را با تراز خوب، حداقل درد پشت سر گذاشتند و به فعالیتهای عادی بازگشتند.
نرخ مرگ و میر 8.3 درصد بود که میانگین سنی گروه مرگ و میر 64.7 سال بود.
🔰استفاده از تثبیت هاله برای شکستگی های ستون فقرات گردنی منجر به موفقیت بالینی در 81 درصد از بیماران شد، عوارض در بیماران سالمند کمتر از آنچه قبلاً در مقالات گزارش شده بود.
🔰جلیقه هاله ای که توسط ژاکلین پری در دهه 1950 معرفی شد، به نشانه مراقبت های غیرجراحی برای مدیریت ترومای گردنی تبدیل شده است.
📎 منبع
گرد آورنده: دکتر آسیه کفاشباشی
ادیتور: دکتر مهدی مهماندوست
مارا به دوستان خود معرفی کنید…🌱
🆔@NeurosurgeryAssociation
🆔@Neurosurgery_associatio
مقالات مرتبط
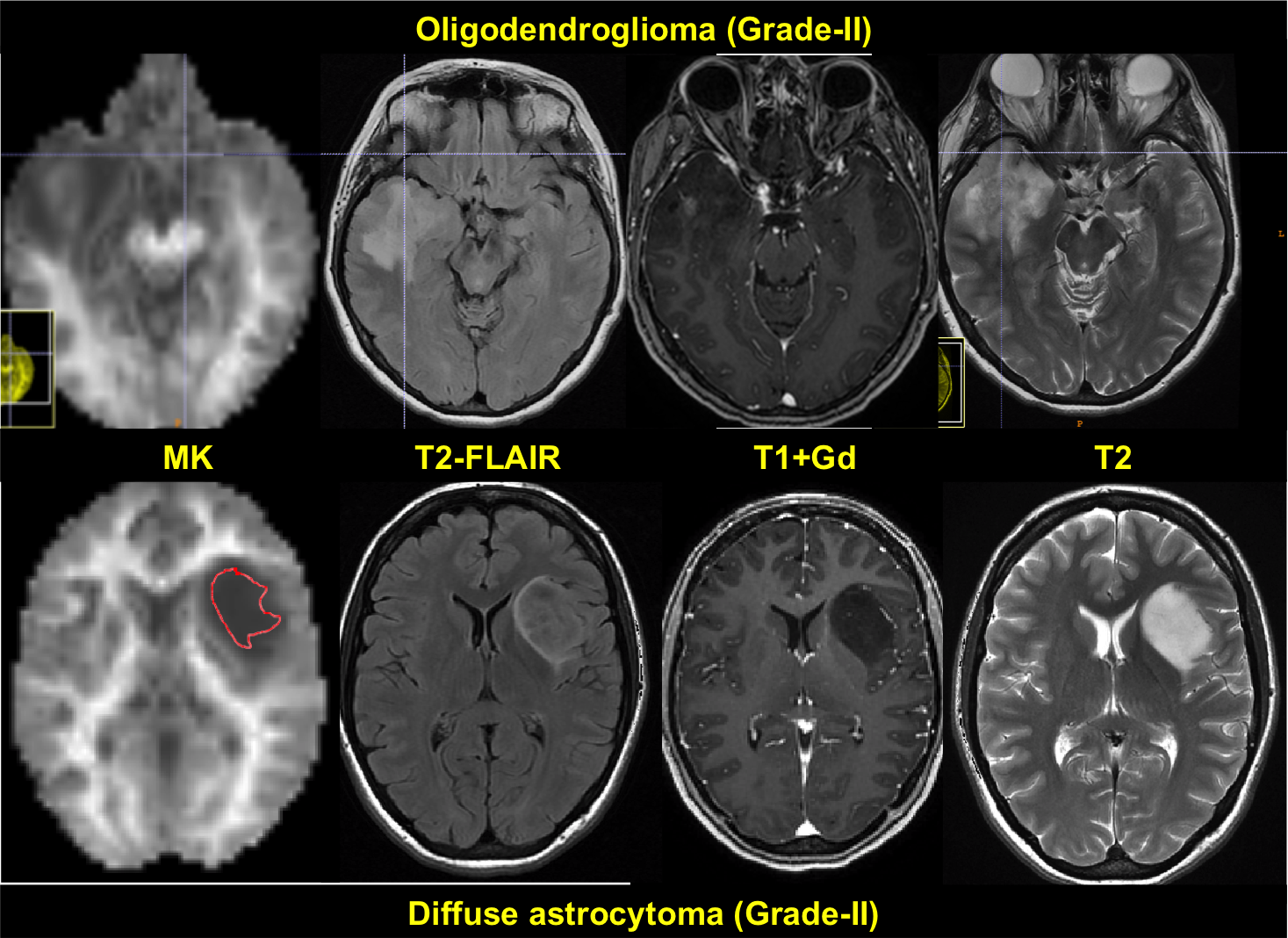
الیگودندروگلیوما
الیگودندروگلیوما، جزو تومورهای اولیه نورواپیتلیال سیستم عصبی مرکزی است.منشاء الیگودندروگلیوما، الیگودندروسیت ها، نوعی از سلول های گلیال مغز است. براساس کرایتریای WHO برای طبقه بندی تومورهای CNS، به 2 نوع، الیگودندروگلیومای درجه 2 و الیگودندروگلیومای درجه 3(اناپلاستیک) تقسیم میشوند.نسبت بروز آن در مردان به زنان، از 1.1 تا 2 متغییر است. به لحاظ هیستوپاتولوژیک در الیگودندروگلیوما، صفحه هایی از هسته های گرد ایزومورفیک به همراه سیتوپلاسم شفاف دیده میشود که با نام کلاسیک"تخم مرغ سرخ شده شناخته میشود. اجسام پساوما و کلسیفیکاسیون های منتشر در تومور وجود دارند.در الیگودنروگلیومای درجه 3، آتیپی هسته ای و نکروز، پرولیفراسیون میکروواسکولار، دانسیته ی بالای سلولی، اشکالی میتوز سلولی نیز دیده میشود.سی تی اسکن بدون کنتراست(NECT) برای ارزیابی علائم غیر اختصاصی سیستم عصبی مرکزی است.الیگودندروگلیوما در CT scan بصورت توده ی حاشیه اMRI وسعت تومور و ماهیت ارتشاحی آن را نشان دهد. در توالی T2 ، بصورت Hypointense و در توالی T1 بصورت، Hyperintense دیده می شود. تقویت شدن تومور با کنتراست اغلب در MRI بصورت هموژن یا Patchy و Ring enhancement نشان دهنده ی تهاجمی بودن تومور و پروگنوز بد آن است.ی هایپودنس یا ایزودنس در کورتکس و ماده ی سفید ساب کورتیکال دیده میشود.تشخیص براساس علائم بالینی، تصویربرداری، ارزیابی هیستوپاتولوژی و مارکر های ژنتیکی IDH1 و IDH2 است. تشخیص های افتراقی الیگوندروگلیوما شامل آستروسیتومای منتشر، گلیوبلاستوما، تومور های نورواپیتلیال دیس امبریوپلاستیک، گانگلیوما و تومورهای مولتی ندولار و واکوئل کننده ی نورونی است. علائم آن غیراختصاصی اند. شایع ترین علامت بالینی ان، تشنج پارشیال ساده یا کمپلکس یا جنرالیزه رخ میدهد.سردرد، تغیییر وضعیت ذهنی، سرگیجه، تهوع، شکایت بینایی و ضعف نورولوژیک فوکال از علائم دیگر است.بطور کلی هر فرد با تشنج جدید یا نقص عصبی فوکال باید تحت تصویربرداری CNS قرار گیرد. درمان الیگودندروگلیوما چندعاملی است و شامل روش های جراحی، شیمی درمانی و رادیوتراپی است. برداشت کامل تومور اولین انتخاب برای درمان اولیه ی الیگودندروگلیوما است و بیوپسی،برای افزایش Survival و تائید تشخیص تومور و نوع آن بکار می رود. تعیین نوع روش جراحی با توجه به محل تومور، بیماری های زمینه ای بستگی دارد. ادامه ی درمان بیمار براساس پروگنوز وی تعیین میشود: در صورت سن کمتر از 40 سال، الیگودندروگلیومای درجه 2 و یا عدم وجود اختلالات نورولوژیک در بیمار، ادامه ی درمان بصورت انتظاری یا رادیوتراپی و کموتراپی با تموزولوماید انجام میشود. ولی در صورت سن بالای 40 سال، الیگودندروگلیومای درجه 3، وجود اختلالات نورولوژیک و یا وجود باقی مانده ی تومور در CNS، ادامه ی درمان رادیوتراپی و کموتراپی با تموزولوماید است.
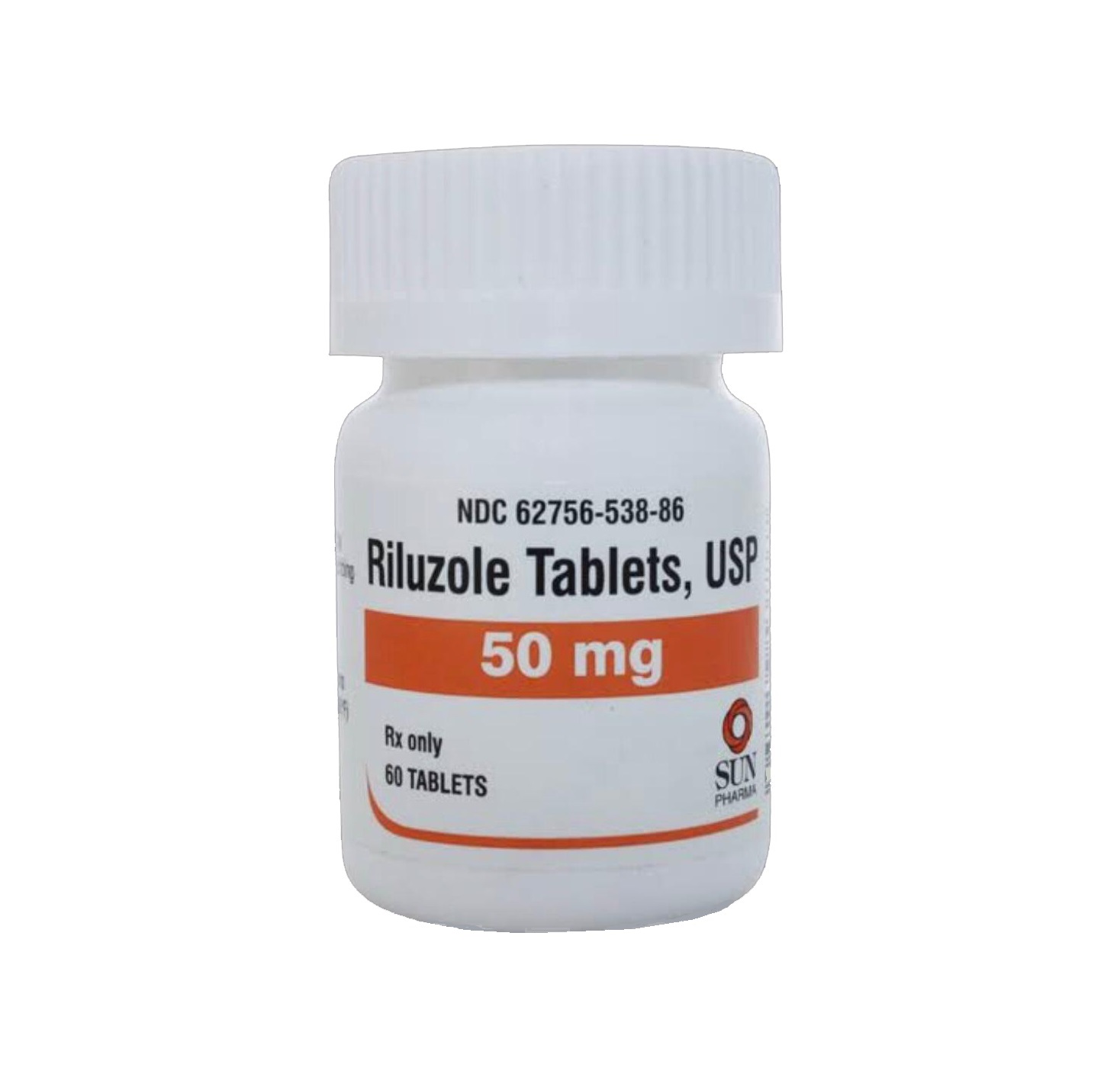
ریلوزول - Riluzole
این دارو یک آنتاگونیست گلوتامات بوده که در درمان بیماری ALSمورد استفاده قرار میگیرد و با نامهای تجاری Exservan، Rilutek و Tiglutik و فرمول شیمیایی C8H5F3N2OS شناخته میشود.