جراحی مغز و اعصاب عملکردی چیست؟ Functional Neurosurgery
خلاصه مقاله
جراحی مغز و اعصاب عملکردی یکی از فلوشیپ های جراحی اعصاب است
#با_جراحی_اعصاب_آشنا_شو
#نوروسرجری_عملکردی
#Functional_Neurosurgery
جراحی مغز و اعصاب عملکردی یک روش جراحی مغز و اعصاب است که برای کاهش علائم اختلالات مختلف سیستم عصبی مرکزی انجام می شود که ناهنجاری آناتومیکی فاحشی ندارند، اما این اختلالات عصبی مزمن عملکرد یا توانایی های روزانه فرد را مختل می کند. از جمله درد مزمن و اختلالات حرکتی مانند: بیماری پارکینسون، لرزش، صرع و...
عملهای استریوتاکتیک و عملکردی در مجموع حدود 20 درصد از کل جراحیها را تشکیل میدهند و این درصد به طور پیوسته در حال افزایش است. تا حد زیادی، جراحی استریوتاکتیک اساساً با جراحی عمومی مغز و اعصاب ادغام شده است.
در طول تاریخچه نوروسرجری عملکردی، چندین فناوری مؤثر توسعه یافته است. این فناوری ها در ابتدا برای نوروسرجری عملکردی توسعه یافته بودند، اما تأثیر و نفوذ آنها به سراسر زمینه نوروسرجری و گاهی به خارج از نوروسرجری گسترش یافت.
Radiofrequency lesioning
روشی که در آن نیدلهای ویژه برای ایجاد لیژن در اعصاب انتخاب شده استفاده میشود؛ که در ابتدا برای نوروسرجری عملکردی توسعه یافت اما در حال حاضر برای درمان تومورهای کبدی نیز استفاده می شود.
Stereotactic navigation
راهیابی استریوتاکتیک روزانه برای اکثریت قابل توجهی از جراحی تومور مغز استفاده می شود.
Radiosurgery
رادیوسرجری که در ابتدا برای درمان لرزش توسعه یافت، اکثراً برای درمان تومورهای مغز استفاده می شود.
Deep brain stimulation and spinal cord stimulation
استیمولاسیون عمقی مغز و استیمولاسیون نخاعی در ابتدا برای شرایط خاص بیماری توسعه یافت، اما استفاده از آنها به فراتر از کاربردهای اصلی آنها گسترش یافت.
جراح نوروسرجری عملکردی معاصر دارای قابلیت استفاده از تکنولوژی هایی مانند Deep stimulation (شامل تمام نسخه های جدیدتر مانند سیستم های جهت دار و حلقه بسته)، spinal cord stimulation (شامل نسخه های جدیدتر مانند استیمولاسیون با فرکانس و چگالی بالا)، استیمولاسیون برش و گانگلیون ریشه پشتی (dorsal root ganglia) و سیستم های laser ablation، سیستم های راهنمایی رباتیک، سیستم های تصویربرداری درون عمل با استفاده از CT یا MRI و بسیاری دیگر از تکنولوژی ها میباشد.
نوروسرجری عملکردی در میان تخصص های دیگر نوروسرجری، به دلیل اینکه الگوهای بیماری قابل درمان به طور مداوم در حال تغییر و تحول هستند، منحصر به فرد است. مفهوم اساسی این است که نوروسرجری عملکردی لزوما یک اختلال در ساختار سیستم های عصبی را درمان نمی کند، بلکه با تغییر مدارهای سیستم عصبی مرکزی، تغییرات ایجاد شده در داخل یا خارج از سیستم عصبی تحت تاثیر قرار می دهد. این یک نشانه قدرتمند از دامنه بسیار گسترده نوروسرجری عملکردی است. بیماری هایی مانند چاقی، کاهش حافظه، افسردگی یا اعتیاد، همچنین شرایط درمانپذیر قابل توجهی مانند درد مزمن، صرع، اختلالات حرکتی و اسپاستیسیتی، می توانند به عنوان گزینه های درمانی مطرح شوند.
همانطور که اشاره شد، تعریف معاصر نوروسرجری عملکردی، فراتر از الگوهای بیماریای است که توسط جراحان نوروسرجری عملکردی درمان می شوند، زیرا بیماری ها و اختلالات قابل درمان توسط جراحان نوروسرجری عملکردی به طور مداوم گسترش و با زمان تغییر خواهند کرد. نوروسرجری عملکردی همچنین فراتر از رویکرد درمان است. رویکردهایی مانند neuromodulation (فناوری ای که به طور مستقیم بر روی اعصاب اثر میگذارد. این تغییر/ تنظیم فعالیت عصبی با ارسال عوامل الکتریکی یا دارویی دقیقا به منطقه هدف صورت میگیرد) تخصصی را تعریف نمی کنند، بلکه مفهوم تغییر مدارهای عصبی مرکزی برای تغییر در وضعیت بیماری است. در حالی که در چند دهه گذشته، نورومودولاسیون با الکتریسیته یا فارماکولوژی رویکرد اصلی بود، پیشرفت های تکنولوژی مانند اولتراسوند با فرکانس بالا و laser ablation ، باعث بازگشت ablation به عنوان یک رویکرد درمانی شده است.
از آنجایی که درمان بیماریهای روانی پیشرفتهایی داشته است، اما در حال حاضر درمانهای موجود برای حداقل ۳۰-۴۰٪ بیماران کافی و دائمی نمیباشد. نورومودولاسیون، از جمله تحریک عمیق مغز (DBS)، به عنوان یک درمان برای بیماریهای مزمن و ناتوانکننده به وجود آمده است.
تحریک عمیق مغز (DBS) یک درمان خوب برای تعدادی از اختلالات عصبی از جمله لرزش اساسی و بیماری پارکینسون است. این درمان نورومودولاتوری با استفاده از تحریک الکتریکی از طریق الکترودهای کاشته شده و ژنراتورهای پالس در تلاش برای کاهش علائم بیماری با تنظیم فعالیت مغز استفاده میشود. با توجه به کاربرد موفق آن در درمان اختلالات عصبی، DBS به عنوان یک روش درمان نوین برای اختلالات روانی مقاوم به درمان مورد بررسی قرار گرفته است.
آینده برای نوروسرجری عملکردی بسیار هیجان انگیز و چالش برانگیز است. چالش های اخلاقی نیز در شرایطی مانند کاهش حافظه و اختلال استرس پس از ضربه، وجود خواهد داشت. چالش های اقتصادی نیز برای تصمیم گیری در مورد بیمارانی که ممکن است بیشترین سود را از هر درمان خاص ببرند و تعیین کردن اینکه بار بیماری بیشتر از بار مراقبت است، وجود خواهد داشت.
اما با وجود تمام چالشهای پیشروی این رشته، نوروسرجری عملکردی با توجه به کارکرد فوقالعاده در زمینههای گسترده، به پیشرفت خود ادامه میدهد و در آینده جایگاه مهمی در میان سایر جراحیهای مغز و اعصاب خواهد داشت.
گردآورنده: پرند شریعت راد
ادیتور: دکتر فرزان فهیم
مقالات مرتبط
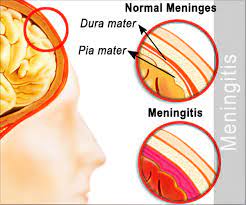
مننژیت
مننژیت باکتریال یک بیماری عفونی میباشد. بیمار مبتلا به مننژیت با تظاهراتی از قبیل شروع سردرد که اخیرا شروع شده باشد، تب، سفتی گردن، تغیر وضعیت هوشیاری مراجعه که حداقل دوتا از 4 تا تظاهر که نیازمند بررسی بالینی سریع میباشد. عوامل احتمالی مننژیت: 1)مننژیت نایسریا گنوره 2)مننژیت منگوکوکی 3)مننژیت استرپتوکوک پنومونیه 4)مننژیت لیستریا مونوسایتوژنز میباشد که هرکدام علایم منحصر به خود را دارند. ترجیح بر این است که درمان تجربی LPسریعتر اغاز شود تا از عوارض جبران ناپذیر این بیماری پیشگیری شود. انجام CT-scan تنها برای بیمارانی توصیه شده که یکی یا چندتا از علائم نشان دهنده افزایش فشار داخل مغز در انها وجود دارد.بررسی CSF در مواردی که تشخیص مننژیت سخت یا افتراق مننژیت باکتریال را از غیر باکتریالانجام میشود. کنتراندیکاسیون های انجام LP : اختلالات انعقادی، انعقاد داخل عروق منتشر، عفونت موضعی یا عدم یکپارچگی پوست در محل انجام LP میباشند.برای این بیماران در ابتدا دگزا متازون تزریق سپس ونکومایسن و سفتریاکسون اضافه میکنیم. بیماران در صورت داشتن ریسک فاکتور ها گفته شده برای باکتری لیستریا مونوسایتوژنز امپی سیلین و اگر شک مننژیت ویروسی ناشی از هرپس ویروس هم داشته باشیم میتوان اسیکلویر را به درمان گفته شده اضافه کرد.
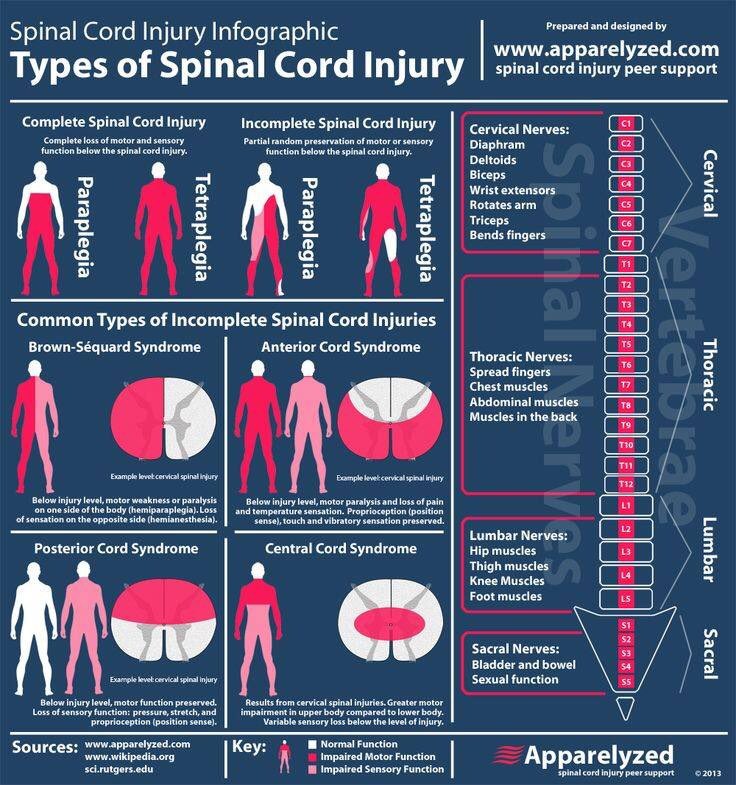
آسیب طناب نخاعی قدامی
سندرم طناب قدامی یک سندرم طناب نخاعی ناقص است که در درجه اول ، دو سوم قدامی نخاع را درگیر می کند. و منجر به فلج حرکتی، از دست دادن درد و احساس دما در سطح ضایعه و زیر آن می شود. بیماران همچنین ممکن است کمردرد و اختلال عملکرد اتونوم مانند افت فشار خون، روده یا مثانه نوروژنیک و اختلال عملکرد جنسی را تجربه کنند. شدت اختلال عملکرد حرکتی می تواند متفاوت باشد و منجر به پاراپلژی شود.