ارتقا نتایج درمان تومور هیپوفیز، به کمک رویکرد تیمی و روشهای نوین
خلاصه مقاله
موسسه درمانی مایوکلینیک بر استفاده از رویکرد درمانی چند رشتهای برای درمان تومور هیپوفیز تاکید دارد. در واقع، برای تحقق این هدف، یک تیم فوقتخصصی از متخصصان جراحی مغز و اعصاب، غدد، جراحی گوش، حلق و بینی (و سر و گردن) و رادیوانکولوژی در کنار هم گرد آمدهاند.
#خبرنامه
ارتقا نتایج درمان تومور هیپوفیز، به کمک رویکرد تیمی و روشهای نوین
🔰 موسسه درمانی مایوکلینیک بر استفاده از رویکرد درمانی چند رشتهای برای درمان تومور هیپوفیز تاکید دارد. در واقع، برای تحقق این هدف، یک تیم فوقتخصصی از متخصصان جراحی مغز و اعصاب، غدد، جراحی گوش، حلق و بینی (و سر و گردن) و رادیوانکولوژی در کنار هم گرد آمدهاند.
🔰 آدنوم هیپوفیز 10 تا 15 درصد از کل تومورهای درون جمجمهای را تشکیل میدهد. در مایو کلینیک، مراقبت از این بیماران، از بخش تخصص غدد اندوکرین شروع میشود. سپس ارزیابی بالینی جامع برای شناسایی بیماریهای همراه با تومور هیپوفیز مانند آزمایش دینامیک هیپوفیز و نمونهبرداری از سینوس پتروزال تحتانی صورت میگیرد. انجام فرآیند MRI با توان مغناطیسی 7 تسلا، برای تشخیص تومور هیپوفیز در کلینیک مایو صورت میگیرد.
🔰 همانطور که بالاتر گفته شد، با توجه به رویکرد چندرشتهای برای درمان این تومورها، نتایج آزمایشهای بیمار و درمان انتخابی این بیماران به صورت تیمی اتخاد میشود. برای مثال، تومورهای تولیدکنندهی پرولاکتین، با درمان دارویی برطرف میشوند. درحالیکه، تومورهای ترشحکنندهی کورتیزول و هورمون رشد، نیازمند انجام عمل جراحی هستند. همچنین ممکن است تومورهایی مشاهده شوند که علیرغم غیرعملکردی بودن، در حال رشد یا واردکردن فشار بر عصب بینایی هستند؛ درمان این نوع از تومورها هم از روش جراحی گزیده میشود.
🔰 روشی نوین به نام جراحی اندوسکوپی ترانس اسفنوئیدال وجود دارد که بهطور جامعی استفاده می شود. آقای دکتر چایچانا، جراح مغز و اعصاب مرکز مایوکلینیک در جکسون ویل فلوریدا، این روش را اینگونه توصیف میکند: این روش کمتهاجم ترین روش در دسترس است و به کمک آن میتوان به حداکثر دید مناسب از محل جراحی دست یافت؛ زیرا که بهطور مستقیم نمایی از محل مورد جراحی به ما میدهد. مایو کلینیک، از اولین مراکزی است که بهطور گسترده، پژوهشهایی را برای استفاده از این روش انجام داده است.
🔰 در این فرآیند، همکاری میان جراح مغز و اعصاب و جراح ENT (و سر و گردن) صورت میگیرد. دکتر چایچانا، توضیح میدهد که: «در این روش هیچ گونه برشی انجام نمیشود و به کمک سینوسهای درون جمجمه (مسیرهایی که در حالت طبیعی هم وجود دارند) به غدهی هیپوفیز دسترسی پیدا میکنیم.»
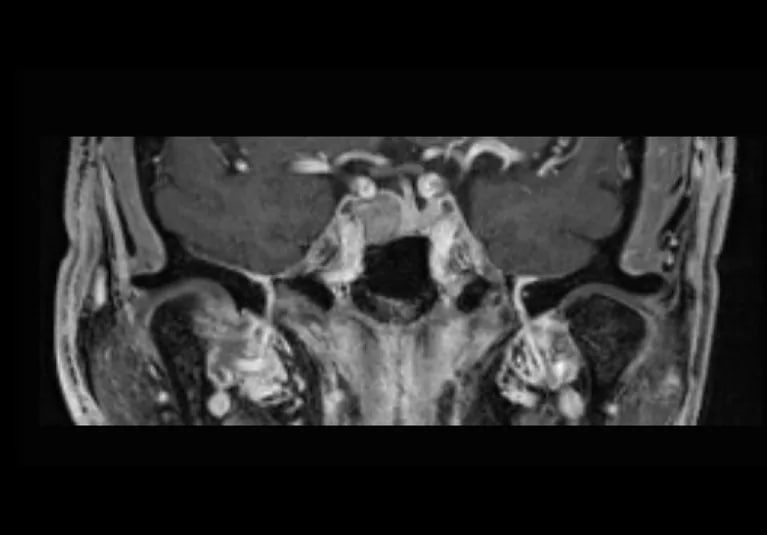
🔰 به عنوان مثال، در تصویر سمت چپ، تومور آدنوم هیپوفیز را مشاهده میکنید که با اثر بر افزایش ترشح هورمون رشد، موجب آکرومگالی میشود. این بیمار 56 ساله، با علائمی مانند درد مفاصل، فشارخون بالا و تغییر در شکل صورت و دستها مراجعه کرد. تصویر سمت راست، با انجام MRI پس از جراحی اندوسکوپی ترانس اسفنوئیدال، برداشته شدن آدنوم را مشاهده می کنیم. بیمار یک روز پس از جراحی، با درمان هورمونی به خانه رفت و پس از سه سال، در حال بهبودی است.
🔰 علاوه بر این، از سونوگرافی داپلر برای شناسایی شریانها و پیشگیری از آسیب رسانیدن به آنها استفاده می شود. میتوان گفت که حدود 95 درصد از بیماران، یک روز پس از انجام عمل جراحی، ترخیص میشوند.
🔰 همچنین دکتر چایچانا اینگونه معرفی این گونه از تومور ها را تکمیل کرد: «تومورهای هیپوفیز دارای تنوع بسیاری هستند. به همین علت، بیماران به گروههای متفاوتی دستهبندی میشوند. با این حال، در صورتیکه انجام عمل جراحی هیپوفیز در مرکزی شناخته شده و مجرب صورت بگیرد؛ فرآیندی ایمن و ثمربخش است.»
گردآورنده: دکتر امیرحسین برخورداری
منبع خبر
مارا به دوستان خود معرفی کنید…🌱
🆔@NeurosurgeryAssociation
🆔@Neurosurgery_association
مقالات مرتبط
شریان مغزی قدامی: آناتومی و آسیب شناسی متفاوت
شریان مختلف مغز (ACA) نقش بحرانی در تأمین خون به مناطق مختلف مغز ایفا میکند. درک تغییرات آناتومیکی ACA برای جراحان و آنژیوگرافیستها بسیار حیاتی است
هوش مصنوعی در جراحی اعصاب عملکردی AI and Functional Neurosurgery
هوش مصنوعی در جراحی اعصاب عملکردی میتواند کمک کننده باشد…