آناتومی شریان بازیلار
خلاصه مقاله
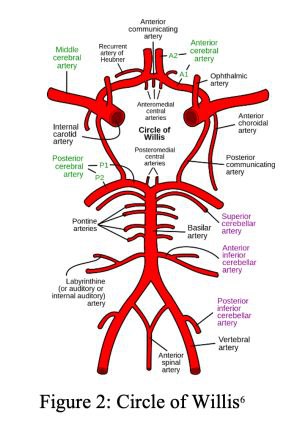
تغذیهی مغز که ارگانی سرشار از عروق مختلف است از ساختار خاصی تحت عنوان "حلقهی Willis" که توسط شاخههای انتهایی شریانهای کاروتید داخلی (ICAs) و شریانهای بیزیلار (BAs) تشکیل میشود، صورت میگیرد. حلقهی ویلیس یک ارتباط آناستوموزی بین شریان کاروتید و سیستم مهرهای-قاعدهای در تأمین خون مغز ایجاد میکند.
#با_مقاله_درس_بخوانیم
#Basilar_Artery_Anatomy_and_Branches
🧠 تغذیهی مغز که ارگانی سرشار از عروق مختلف است از ساختار خاصی تحت عنوان "حلقهی Willis" که توسط شاخههای انتهایی شریانهای کاروتید داخلی (ICAs) و شریانهای بیزیلار (BAs) تشکیل میشود، صورت میگیرد.
حلقهی ویلیس یک ارتباط آناستوموزی بین شریان کاروتید و سیستم مهرهای-قاعدهای در تأمین خون مغز ایجاد میکند.
🔰 شریان بیزیلار از به هم پیوستن شریانهای مهرهای راست و چپ در تقاطع پونتومدولاری تشکیل شده است. این شریان در سطح شکمی پل مغزی (تقاطع پونتومزنسفالیک) در ناودان میانهای کم عمق حرکت میکند و در لبهی فوقانی پل مغزی با تقسیم شدن به شریانهای مغزی خلفی که از بالای اعصاب اوکولوموتور حرکت میکنند، خاتمه مییابد.
🔰 شریان بیزیلار جزئی بسیار مهم از گردش خون خلفی مغز است و خون بسیاری از اجزای حیاتی آن را تأمین میکند.
🖇 منطقهی توزیع این شریان شامل مئاتوس گوش داخلی، نیمکرههای مخچه، مناطق Paramedian پل مغزی، شبکهی کوروئیدی بطن سوم و ستونهای مغزی است.
🖇 مناطقی که توسط شاخههای انتهایی شریان بیزیلار حمایت میشوند شامل هستههای تالاموس، جسم زانویی خارجی، شبکهی کوروئیدی، اپیفیز، مزانسفال و کورتکس بینایی اولیه هستند.
🔰 از آنجایی که قطع جریان خون به هر دلیلی و حتی برای مدتی کوتاه (هفت تا هشت دقیقه) میتواند آسیبهای شدید و برگشت ناپذیر به سلولهای مغزی که بسیار به کمبود اکسیژن حساس هستند، وارد کند، مورفولوژی نرمال شریان بیزیلار بخش مهمی از گردش خون مغزی به شمار میرود. تفاوتهای آناتومیکی در مورفولوژی شریان بیزیلار به عنوان عامل اتیولوژی برای بسیاری از شرایط بالینی و پاتولوژیک مثل آترواسکلروز، نارسایی عروق، ناهنجاریهای شریانی، حملات ایسکمیک گذرا و برخی سندرومها مثل سندروم والنبرگ، سندروم Medial medullary و وبر به شمار میرود.
🔰 شریان بیزیلار یک منطقهی مستعد برای تغییرات آترواسکلروتیک بین عروق داخل جمجمهای است. تظاهرات بالینی بیماریهای انسدادی شریان بیزیلار با توجه به محل و نوع انسداد تغییر میکند. برای مثال، انسداد بخش ابتدایی و میانی منجر به ناتوانی یک طرفه یا دو طرفهای پل مغزی شده در حالی که انسداد بخشهای انتهایی علائم ایسکمی مغز میانی و تالاموس را نشان میدهد.
🔰 طول متوسط شریان بیزیلار حدود 32 میلی متر با عرضی حدود 3.5 - 2.6 میلی متر است.
اگرچه تفاوتهای طول و موقعیت شریان میتواند به افزایش سن و یا تغییرات همودینامیک ارتباط داده شود، تغییرات مرتبط با الگوهای شاخههای شریانی اغلب منشأ مادرزادی داشته و دلایل جنین شناسی دارد.
طول و زاویهی تشکیل شریان بیزیلار میتواند بر جریان خون و تأثیرات همودینامیک آن بر دیوارهی عروق اثر گذار باشد. موقعیت تشکیل و خاتمه یافتن شریان هم میتواند بر پاتوژنز بیماریهای انسدادی، محل شروع آنوریسم و پیشرفت آن به یک آنوریسم دوکی شکل عظیم دلالت کند.
گردآورنده: دکتر مبینا محمدی کیا
مارا به دوستان خود معرفی کنید…🌱
🆔@NeurosurgeryAssociation
🆔@Neurosurgery_association
مقالات مرتبط
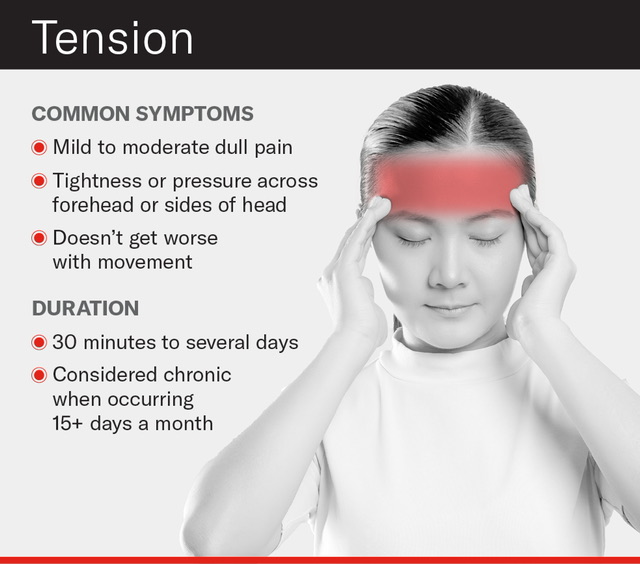
سردرد تنشی Tension Headache
اختلالات سردرد به عنوان دومین و سومین اختلال متداول در سراسر جهان شناخته شدهاند، که نوع سردرد ناشی از تنش (TTH) و میگرن به عنوان متناسب با آنها شناخته میشوند. بیشتر افراد حداقل یک بار در زندگی خود سردرد تجربه میکنند. سردرد ناشی از تنش، متداولترین نوع سردرد اولیه است که با شیوع بالا و بار اقتصادی قابل توجهی همراه است.
Epilepsy ( صرع)
اپی لپسی عبارت است از هر نوع فعالیت همزمان و غیرطبیعی ناگهانی به صورت موضعی یا منتشر در گروههای نورونی سلسله اعصاب مرکزی که ممکن است همراه با یک سری حرکات، احساسات و تغییرات سیستم عصبی خودمختار در فرد اپی لپتیک باشد. در صورت بروز این فعالیت ناگهانی به صورت موضعی، آن را اپی لپسی موضعی و در صورت بروز این فعالیت ناگهانی به صورت منتشر و در تمام مغز، آن را اپی لپسی عمومی می خوانند.