آستروسیتوم آناپلاستیک
خلاصه مقاله
Astrocytoma شایع ترین نوع گلیوم است که معمولاً مغز و گاهی اوقات نخاع را درگیر می کند. علت دقیق آستروسیتوم آناپلاستیک ناشناخته است.در نوروفیبروماتوز نوع I، سندرم Li-Fraumeni و توبروس اسکلروزیس با فراوانی بیشتری رخ می دهد. اکثریت قریب به اتفاق آستروسیتوم ها به فرزندان منتقل نمی شوند. تأثیر سن بر survival تنها برای 2 سال اول پس از تشخیص وجود دارد. Direct Invasion و رقابت برای اکسیژن است که منجر به آسیب hypoxic به پارانشیم طبیعی مغز می شود. رادیکال های آزاد، انتقال دهنده های عصبی و مدیاتور های التهابی نیز مسئول ایجاد اختلال در هموستاز هستند. Mass Effect ناشی از تومور نیز مسئول علائم و بالینی مختلف است. Anaplastic Astrocytoma : در بزرگسالان - فقدان تکثیر اندوتلیال - Grade III . علائم General شامل سردرد ، حالت تهوع، استفراغ، مشکلات شناختی، تغییرات شخصیتی و اختلالات راه رفتن است. علائم Focal شامل تشنج، آفازی یا نقص میدان بینایی است. تشنج در حدود 90 درصد از بیماران درجه پایین رخ می دهد. یک neurological examination کامل همیشه ضروری است. ایید محل دقیق تومورها باید با تصویربرداری عصبی انجام شود. MRI بهترین روش تصویربرداری برای تشخیص است. تا حد امکان باید از کنتراست Gadolinium استفاده شود. در صورت وجود هرگونه منع برای MRI ، ممکن است CT scan انجام شود. در صورت یافتن تومور، جراح مغز و اعصاب باید biopsy از آن را انجام دهد. Standard of care: برداشتن تومور با جراحی و به دنبال آن EBRT و temozolomide 1 تا 1.5 ساعت قبل از radiation. پس از پرتودرمانی: تموزولوماید را با دوزهای بالاتر یا PVC (پروکاربازین، لوموستین، وین کریستین). تشخیص افتراقی :Glioblastoma multiforme - Brain metastasis - Brain abscess -Oligodendroglioma - Encephalitis - Multiple sclerosis - Primary CNS lymphoma - Toxoplasmosis
مقدمه
Astrocytoma شایع ترین نوع گلیوم است که معمولاً مغز و گاهی اوقات نخاع را درگیر می کند. این تومور از Astrocytes منشا میگیرد که نوعی سلول گلیال ستاره ای شکل در مغز هستند. طبق طبقه بندی WHO ، Astrocytoma دارای چهار grade است که نوع Aplastic آن grade III محسوب می شود.
اتیولوژی
علت دقیق آستروسیتوم آناپلاستیک ناشناخته است. محققان حدس می زنند که ناهنجاری های ژنتیکی و ایمونولوژیک، عوامل محیطی (مانند قرار گرفتن در معرض اشعه ماوراء بنفش، مواد شیمیایی خاص، پرتوهای یونیزان)، رژیم غذایی، استرس و/یا عوامل دیگر ممکن است در ایجاد انواع خاصی از سرطان نقش داشته باشند. آستروسیتوما در برخی از اختلالات ژنتیکی مانند نوروفیبروماتوز نوع I، سندرم Li-Fraumeni و توبروس اسکلروزیس با فراوانی بیشتری رخ می دهد. به جز در این اختلالات نادر، اکثریت قریب به اتفاق آستروسیتوم ها به فرزندان منتقل نمی شوند(1).در مطالعه ای نشان داده شده است که پرتودرمانی آدنوم هیپوفیز خطر ابتلا به گلیوم را ۱۶ برابر بیشتر می کند(2).در low-grade astrocytoma ، حدود 66٪ جهش در ژن p53 را نشان می دهند(3).
اپیدمیولوژی
بروز کلی AA age-adjusted rate 3.5 در هر۱ میلیون نفر در سال است. نرخ بقای نسبی 5 و 10 ساله age-standardized جمعیت های مبتلا به AA به ترتیب 23.6٪ و 15.1٪ است. نسبت کلی مرگ و میر برای کل گروه 46 است (95% confidence interval: 45, 48). به طور کلی احتمال مرگ بیماران با AA ۴۶ برابر بیشتر از افراد مشابه از نظر سن/جنس در جامعه می باشد. تأثیر سن بر survival تنها برای 2 سال اول پس از تشخیص وجود دارد(4).
پاتوفیزیولوژی
اثرات Local آستروسیتوما نتیجه مکانیسم های متعدد است. این مکانیسم ها شامل Direct Invasion و رقابت برای اکسیژن است که منجر به آسیب hypoxic به پارانشیم طبیعی مغز می شود. جدای از این، رادیکال های آزاد، انتقال دهنده های عصبی و مدیاتور های التهابی نیز مسئول ایجاد اختلال در هموستاز هستند. Mass Effect ناشی از تومور نیز مسئول علائم و نشانه های بالینی مختلف است(5).
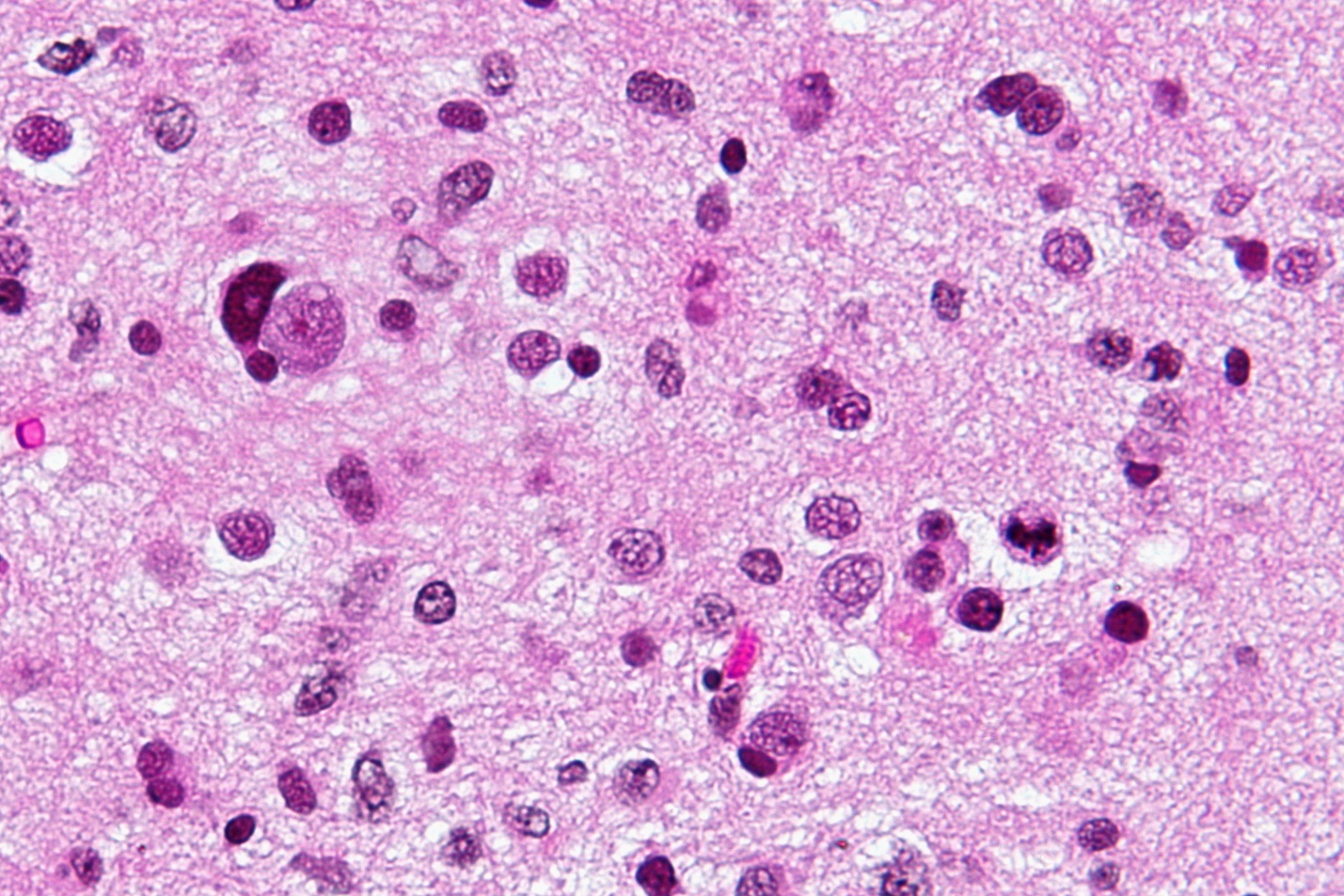
هیستوپاتولوژی
Anaplastic Astrocytoma
- Grade III
- معمولا در بزرگسالان دیده می شود
- فقدان تکثیر اندوتلیال وجود دارد.
شرح حال و معاینه
شرح حال:
علائم را می توان به دو دسته General & Focal تقسیم کرد. علائم General شامل سردرد (معمولاً صبح زود)، حالت تهوع، استفراغ، مشکلات شناختی، تغییرات شخصیتی و اختلالات راه رفتن است. علائم Focal شامل تشنج، آفازی یا نقص میدان بینایی است. نقص میدان بینایی اغلب توسط بیمار نادیده گرفته می شود، ممکن است پس از اینکه منجر به آسیبی مانند تصادفات اتومبیل شود، آشکار شود. تشنج در حدود 90 درصد از بیماران درجه پایین رخ می دهد.
معاینه :
یک neurological examination کامل همیشه ضروری است. همه نشانه ها باید به خوبی مشخص شوند زیرا دارای ویژگی های localizing هستند. به عنوان مثال، علامت بابینسکی مثبت در سمت راست نشان دهنده pathology لوب چپ است. به طور مشابه، تعیین سطوح حسی به localizing سطح بدخیمی نخاع کمک می کند. فلج عصب جمجمه ای نشانه خوبی برای localizing مکان های داخل جمجمه ای است. تایید محل دقیق تومورها باید با تصویربرداری عصبی انجام شود(5).
ارزیابی
تصویربرداری
تصویربرداری عصبی تنها آزمایش لازم برای تشخیص تومور مغزی است. MRI بهترین روش تصویربرداری برای تشخیص این بیماری است. تا حد امکان باید از تصویربرداری MR با کنتراست Gadolinium استفاده شود. در صورت وجود هرگونه منع برای MRI، مانند ایمپلنت مفاصل یا pacemakers in situ، CT scan ممکن است انجام شود. در صورت یافتن تومور، جراح مغز و اعصاب باید biopsy از آن را انجام دهد و سپس آنرا برای متخصص نوروپاتولوژی بفرستد. ظاهر CT آستروسیتومای low grade نیز معمولاً خیلی قطعی نیست و به عنوان ضایعات بدون کنتراست ظاهر می شوند. در آستروسیتومای آناپلاستیک، ممکن است کنتراست مقداری افزایش یابد. ممکن است یک بیماری متاستاتیک احتمالی وجود داشته باشد. بنابراین تصویربرداری از کل بدن نیز باید در نظر گرفته شود(5).
درمان / مدیریت
- Standard of care: برداشتن تومور با جراحی و به دنبال آن EBRT (60 گری در 30 تا 35 فراکسیون) و temozolomide کمکی، 75 mg/m^2/day orally on days 1 to 42 ، معمولاً 1 تا 1.5 ساعت قبل از radiation.
- پس از پرتودرمانی: تموزولوماید را با دوزهای بالاتر 150 تا 200 میلی گرم بر مترمربع در روز PO در روزهای 1 تا 5 هر 28 روز یا PVC (پروکاربازین، لوموستین، وین کریستین): لوموستین (CCNU) 90 تا 130 میلی گرم بر مترمربع PO در روز 1 به اضافه پروکاربازین 60 تا 75 میلی گرم در متر مربع PO در روزهای 8 تا 21 به همراه وین کریستین 1.4 میلی گرم در متر مربع IV (از 2 میلی گرم در دوز بیشتر نباشد) در روزهای 8 و 29؛ هر 6 هفته تا 4 سیکل همراه با deferred radiotherapy انجام شود(5).
تشخیص افتراقی
- Glioblastoma multiforme
- Brain metastasis
- Brain abscess
- Oligodendroglioma
- Encephalitis
- Multiple sclerosis
- Primary CNS lymphoma
- Toxoplasmosis(5)
منابع
1. Jeffrey N. Bruce M, Professor of Neurological Surgery, Vice Chairman, Neurosurgery, Columbia University College of Physicians and Surgeons. NORD [Internet]January 03, 2017. Available from: https://rarediseases.org/rare-diseases/anaplastic-astrocytoma/#.
2. Brüstle O, Ohgaki H, Schmitt HP, Walter GF, Ostertag H, Kleihues P. Primitive neuroectodermal tumors after prophylactic central nervous system irradiation in children. Association with an activated K-ras gene. Cancer. 1992;69(9):2385-92.
3. Chawengchao B, Petmitr S, Ponglikitmongkol M, Chanyavanich V, Sangruji T, Theerapuncharoen V, et al. Detection of a novel point mutation in the p53 gene in grade II astrocytomas by PCR-SSCP analysis with additional Klenow treatment. Anticancer Res. 2001;21(4a):2739-43.
4. Smoll NR, Hamilton B. Incidence and relative survival of anaplastic astrocytomas. Neuro Oncol. 2014;16(10):1400-7.
5. Gupta2. MKV. Astrocytoma. StatPearls. National Library of Medicine: NIH; October 3, 2022.
مقالات مرتبط
مخزن کیاسماتیک
مخزن کیاسماتیک، یک ساختار بدون جفت است که اعصاب بینایی و کیاسم را در بر می گیرد، و در بالا توسط مخزن lamina terminalis، از جانبی توسط مخزن کاروتید، و در خلف توسط مخزن بین ساقه ای مرزبندی شده است. Cisterna chiasmatica که به دلیل موقعیت برترش نسبت به sella turcica به عنوان مخزن سوپراسلار نیز شناخته میشود، ساختاری در خط وسط است که بین قسمتهای لوب تمپورال و زیر هیپوتالاموس قرار دارد
Primary Cnc Lymphoma
بیماری Primary central nervous system lymphoma (PCNSL) یک لنفوم غیرهوچکین خارج از گرههای لنفاوی (extranodal) است. این بیماری بر مغز، ستون فقرات، مایع مغزی نخاعی (CSF) و فضای vitreoretinal تأثیر میگذارد. تظاهرات بالینی میتواند بسیار متفاوت باشد. تظاهرات بالینی اولیه آنها محدود به ناهنجاریهای بینایی ظریف (subtle visual abnormalities) ، اغلب برای تشخیص نیاز به بررسی با slit lamp دارند. اکثر بیماران مبتلا به PCNSL با درگیری چشمی هیچ علامت بینایی ندارند. بیماران با تظاهرات بالینی باید بلافاصله تحت تصویربرداری مغزی MRI با و بدون کنتراست قرار گیرند. در بیمارانی که قادر به تحمل اسکن MRI نیستند، یک CT با و بدون ماده حاجب انجام شود. برای ایجاد تشخیص قطعی نیاز به بیوپسی از مغز دارد، اما معاینه CSF یا vitrectomy ممکن است تشخیصی باشد. در بیماران با درگیری leptomeningeal انجام staging کامل، lumbar puncture مورد نیاز است. CSF باید از نظر basic cell count with differential، سطح گلوکز، سطح پروتئین، سیتولوژی و فلوسیتومتری ارزیابی شود. درمان PCNSL باید به محض تایید تشخیص شروع شود. درمان این بیماری معمولاً در 2 مرحله انجام می شود: القاء (induction) بصورت شیمی درمانی مبتنی بر MTX استاندارد و تثبیت (consolidation) بصورت شیمی درمانی myeloablative همراه با autologous stem cell transplant (ASCT) تا شیمی درمانی nonmyeloablative با دوز بالا، پرتو درمانی، نگهداری پزشکی (medical maintenance) یا حتی observation را شامل می شوند.