والتر ادوارد دندی

خلاصه مقاله
والتر ای. دندی در سال 1886 در سدالیا، میسوری به دنیا آمد. دکتر دندی در رتبه دوم در بین فارغ التحصیلان دانشکده پزشکی قرار گرفت.
#مشاهیر_نوروساینس
#والتر_ادوارد_دندی
🔶والتر ای. دندی در سال 1886 در سدالیا، میسوری به دنیا آمد. دکتر دندی در رتبه دوم در بین فارغ التحصیلان دانشکده پزشکی قرار گرفت.
🔷پروفسور فرانکلین پی مال از دکتر دندی برای عضویت در انجمن آناتومیست های آمریکا حمایت کرد. در سال آخر، او از هاروی کوشینگ اجازه خواست تا در آزمایشگاه هانتاریان تحقیق کند. دندی، تحت نظارت ماکس برودل، مقاله ای نیز در مورد غده هیپوفیز ارائه نمود.
🔬دستاوردهای مهم والتر دندی:
▫️جراحی مغز و اعصاب:
- اولین عمل جراحی موفقیت آمیز برای برداشتن تومور مغزی:
دندی در سال 1913 اولین عمل جراحی موفقیت آمیز برای برداشتن تومور مغزی را انجام داد. این عمل جراحی نقطه عطفی در تاریخ جراحی مغز و اعصاب بود و راه را برای درمان تومورهای مغزی هموار کرد.
- توسعه تکنیک های جدید جراحی مغز و اعصاب:
دندی تکنیک های جدیدی برای جراحی مغز و اعصاب ابداع کرد که به جراحان امکان می داد تا با دقت و ایمنی بیشتری عمل جراحی انجام دهند. این تکنیک ها شامل استفاده از بیهوشی عمومی، برش های کوچکتر و ابزارهای ظریف تر بود.
- تاسیس اولین بخش جراحی مغز و اعصاب:
دندی در سال 1921 اولین بخش جراحی مغز و اعصاب را در بیمارستان جانز هاپکینز تاسیس کرد. این بخش به مرکز آموزش و تحقیقات در زمینه جراحی مغز و اعصاب تبدیل شد.
▫️تحقیقات:
- مطالعات پیشگامانه در مورد آناتومی و فیزیولوژی مغز:
دندی مطالعات پیشگامانه ای در مورد آناتومی و فیزیولوژی مغز انجام داد. این مطالعات به درک بهتر عملکرد مغز و درمان بیماری های مغزی کمک کرد.
-کشف بیماری پارکینسون:
دندی در سال 1919 بیماری پارکینسون را کشف کرد. این بیماری قبلاً به عنوان فلج لرزان شناخته می شد.
- توصیف سندرم Dandy-Walker:
دندی سندرم Dandy-Walker را که یک ناهنجاری مادرزادی مغز است، توصیف کرد.
▫️جوایز و افتخارات:
-جایزه نوبل فیزیولوژی و پزشکی:
دندی در سال 1936 به خاطر "کشف هایش در زمینه جراحی مغز و اعصاب" جایزه نوبل فیزیولوژی و پزشکی را دریافت کرد.
-عضویت در آکادمی ملی علوم:
دندی در سال 1934 به عضویت آکادمی ملی علوم ایالات متحده آمریکا درآمد.
- دریافت مدال افتخار انجمن جراحان مغز و اعصاب آمریکا:
دندی در سال 1946 مدال افتخار انجمن جراحان مغز و اعصاب آمریکا را دریافت کرد.
💡تاثیر:
والتر دندی یکی از پیشگامان جراحی مغز و اعصاب بود. او با ابداع تکنیک های جدید جراحی، انجام تحقیقات پیشگامانه و آموزش جراحان مغز و اعصاب، به پیشرفت این رشته کمک کرد.
✍🏻گرد آورنده: دکتر آسیه کفاشباشی
✍🏻ادیتور: دکتر مهدی مهماندوست
📎منابع:
(۱)
(۲)
✨شکوه دنیای اعصاب در انجمن علمی دانشجویی جراحی اعصاب
با ما همراه باشید.✨
🆔English:@NeurosurgeryAssociation
🆔Persian:@Neurosurgery_Association
مقالات مرتبط
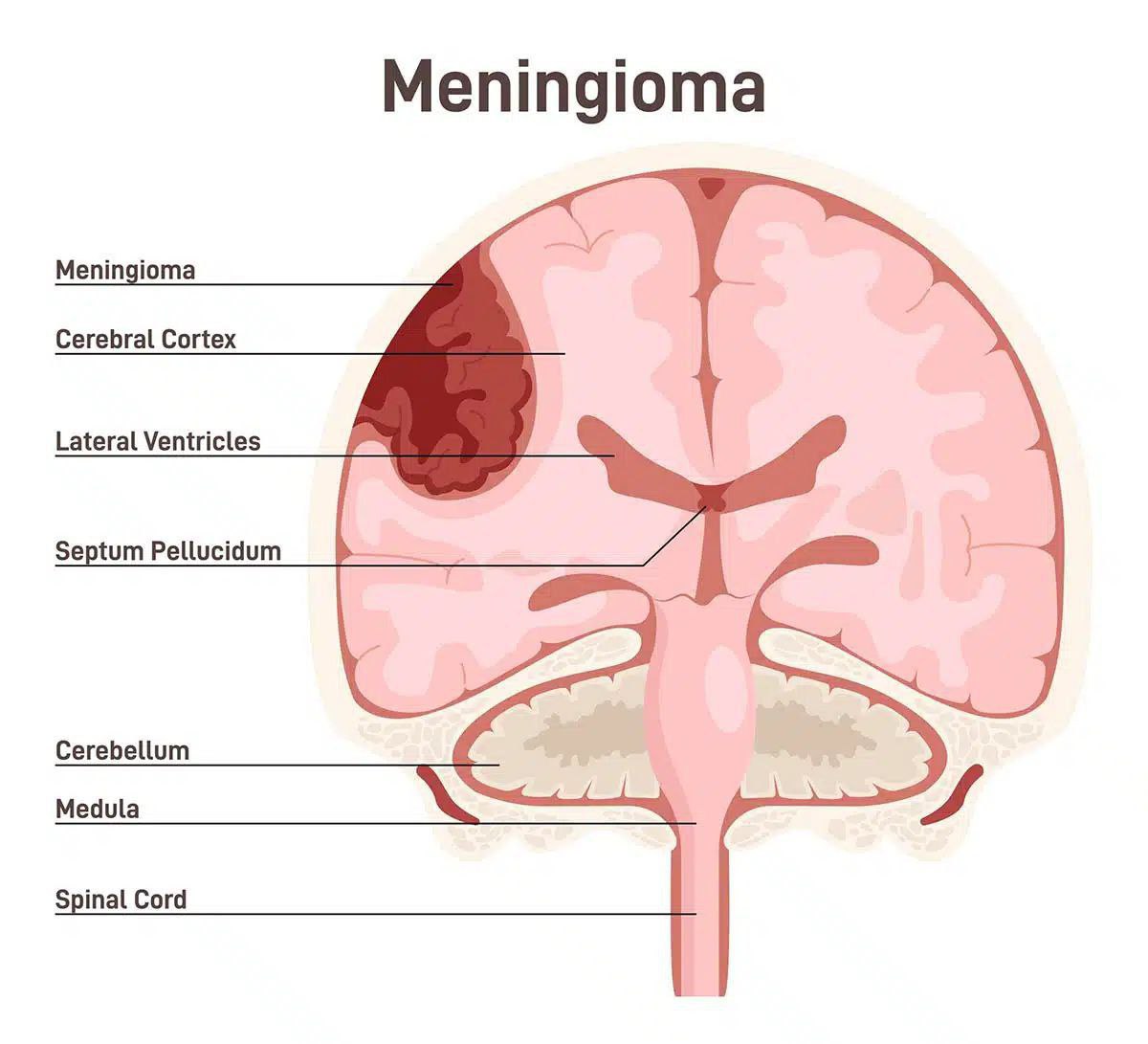
بیماری مننژیوما
مننژیوما یک نوع تومور مغزی است که از بافت های مننژهای مغز (پوششهای مغز) تشکیل شده است. این تومورها معمولاً از بافتهای پوششی مغز (مننژها) شروع میشوند و میتوانند به شکلهای مختلفی در مغز ظاهر گردند.
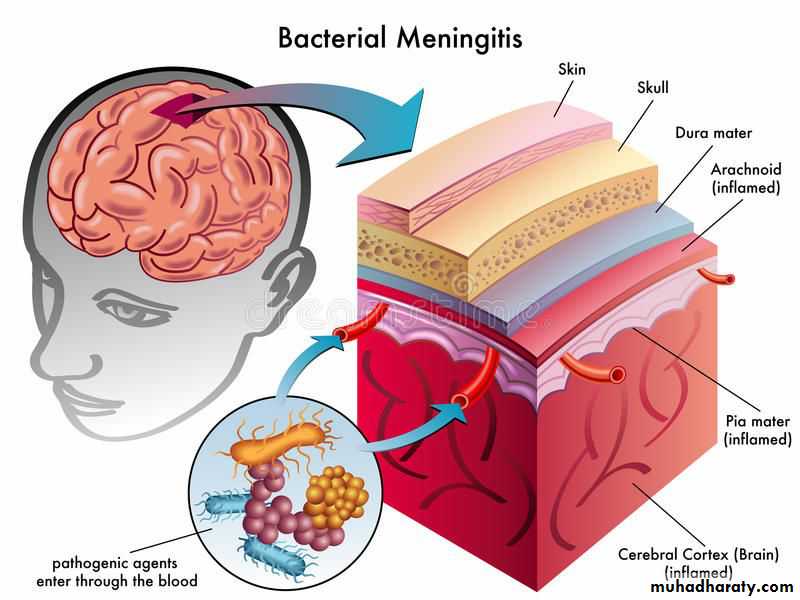
مننژیت در افراد جوان
رنج محدود پاتوژن ها ( Limited Pathogen Range) : با وجود طیف وسیعی از میکروب های بیماری زا انسانی، یک گروه منتخب شامل استرپتوکوک گروه B، E. coli، لیستریا مونوسیتوژنز، هموفیلوس آنفولانزا نوع b(Hib)، استرپتوکوک پنومونیه، و نایسریا مننژیتیدیس مسئول اکثر موارد بیماری هستند.