سندروم یا بیماری تقاطع
خلاصه مقاله
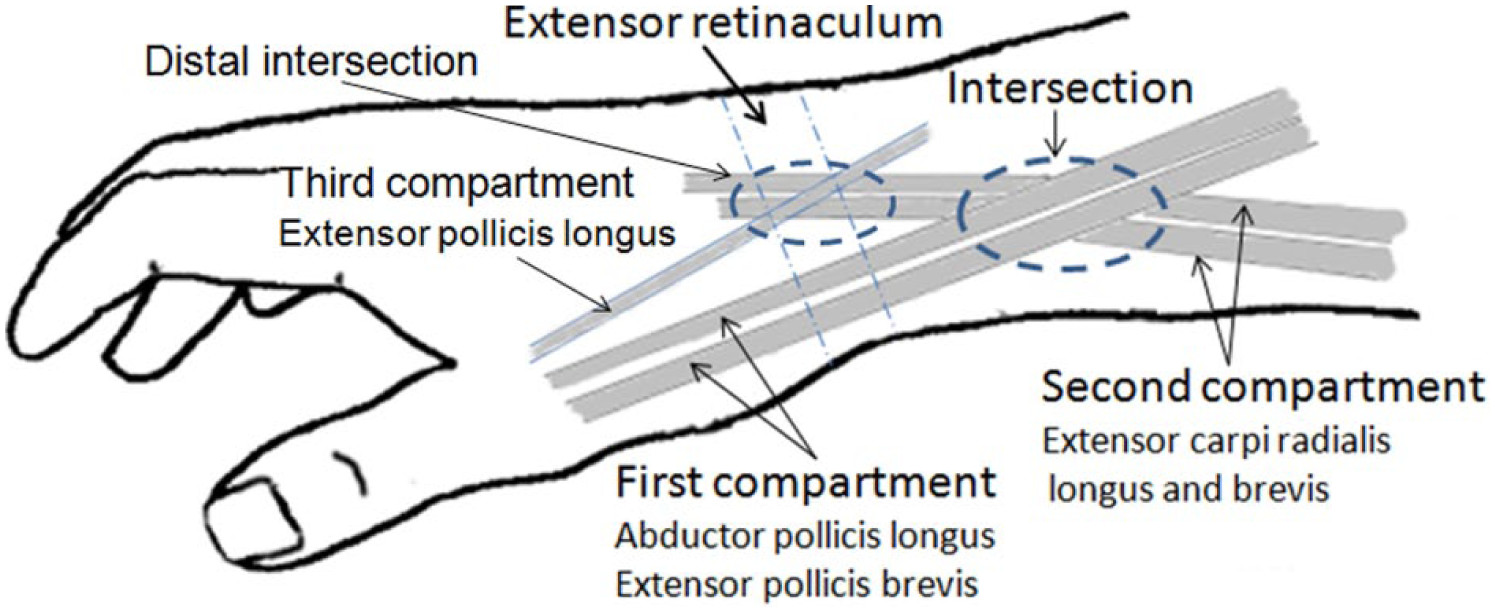
سندرم تقاطع وضعیتی است که قسمت اول بداکتور پولیسیس لونگوس و اکستانسور پولیسیس برویسو دومکستانسور کارپی رادیالیس برویس/اکستانسور کارپی رادیالیس لانگوس, اکستنسورهای خلفی مچ را تحت تاثیر قرار می دهد.اصطکاک مکرر در محل اتصال که در آن تاندونهای کمپارتمان اول خلفی از روی کمپارتمان دوم عبور میکنند و تنوسینوویت ایجاد میکنند. این درد در ناحیه پروگزیمال و پشتی استیلوئید رادیال یا در فاصله 4 تا 6 سانتیمتری نزدیک به توبرکل لیستر مشاهده میشود. این سندرم معمولاً نتیجه تمرینات یا فعالیت های مکرر اکستنشن و فلکشن است. معمولاً در فعالیت های ورزشی مانند قایق رانی، اسکی، ورزش ها با راکت و اسب سواری دیده می شود. سندرم تقاطع یک تشخیص بالینی است، سونوگرافی اسکلتی عضلانی می تواند آن را تایید کند. مراحل اولیه تشخیص شامل معاینه فیزیکی متمرکز از آرنج، مچ دست و دست است.فناوری اولتراسوند پزشکی اسکلتی عضلانی در تشخیص و درمان می تواند کمک کند.معاینه 4 تا 6 سانتیمتری نزدیک به توبرکل لیستر قابل لمس باشد. کرپیتوس یک یافته بسیار رایج و مختص سندرم تقاطع در معاینه است.هنگام انجام تشخیص افتراقی، پروناسیون مقاوم که منجر به ایجاد مجدد درد بیمار میشود، همراه با یافتههای قابل لمس کرپیتوس در حدود 2 تا 3 سانتیمتر پروگزیمال استیلوئید رادیال، میتواند به تمایز تنوسینوویت سندرم دکوروان کمک کند. درمان، مدیریت محافظه کارانه با استراحت و اصلاح فعالیت است. تزریق کورتیکواستروئید و پرولوتراپی تحت هدایت سونوگرافی ازگزینه های تزریقی هستند، اروهای ضد التهابی در آسیب های حاد و تسکین درد مفید باشند. داروهای رایج ایبوپروفن، ناپروکسن، ملوکسیکام یا دیکلوفناک هستند. به طور معمول استراحت و اصلاح فعالیت موثرتر خواهد بود. دبریدمان و رهاسازی توسط جراحی اندیکاسیون دارد.
سندروم یا بیماری تقاطع Intersection syndrome
سندرم تقاطع وضعیتی است که قسمت اول و دوم اکستنسورهای خلفی مچ را تحت تاثیر قرار می دهد. تصور میشود که این وضعیت در نتیجه اصطکاک مکرر در محل اتصال که در آن تاندونهای کمپارتمان اول خلفی از روی کمپارتمان دوم عبور میکنند و تنوسینوویت ایجاد میکنند. این درد معمولاً بهعنوان درد فقط در ناحیه پروگزیمال و پشتی استیلوئید رادیال یا از نظر آناتومیک در فاصله 4 تا 6 سانتیمتری نزدیک به توبرکل لیستر مشاهده میشود. به بررسی ارائه و تشخیص سندرم تقاطع می پردازد و نقش تیم بین حرفه ای را در مدیریت آن برجسته می کند.
اتیولوژی
اولین کمپارتمان خلفی مچ از ابدکتور پولیسیس لونگوس (APL) و اکستانسور پولیسیس برویس (EPB) تشکیل شده است. این تاندون ها یک مسیر آناتومیک منحصر به فردی دارند که در آن از روی تاندون های کمپارتمان دوم پشتی، درست در نزدیکی شبکیه اکستانسور و استیلوئید رادیال عبور می کنند. بخش دوم پشتی مچ دست از اکستانسور کارپی رادیالیس برویس (ECRB) و اکستانسور کارپی رادیالیس لونگوس (ECRL) تشکیل شده است.
اپیدمیولوژی
این سندرم معمولاً نتیجه تمرینات یا فعالیت های مکرر اکستنشن و فلکشن است. معمولاً در فعالیت های ورزشی مانند قایق رانی، اسکی، ورزش ها با راکت و اسب سواری دیده می شود. تفاوت معنی داری در الگوی آسیب در مردان و زنان وجود ندارد.
پاتوفیزیولوژی
اکستنشن-فلکسیون مکرر منجر به آسیب اصطکاکی در محل اتصال متقاطع قسمت اول پشتی (ابداکتور پولیسیس لونگوس و اکستانسور پولیسیس برویس) و قسمت دوم پشتی (اکستانسور کارپی رادیالیس برویس/اکستانسور کارپی رادیالیس لانگوس) تاندون ها می شود و در نتیجه منجر به پاسخ التهابی و متعاقبا تنوسینوویت می شود. این تظاهرات معمولاً به شکلی است که بیمار از درد یا حساسیت در قسمت پشتی مچ دست, نزدیک به استیلوئید رادیال شکایت دارد. همچنین ممکن است تورم و کرپیتوس در معاینه با اکستنشن مچ و یا شست قابل لمس و شنیدن باشد.
تاریخچه
سندرم تقاطع برای اولین بار توسط آلفرد-آرماند-لوئیس-ماری ولپو یک آناتومیست و جراح فرانسوی در سال 1841 توصیف شد ولی اصطلاح سندرم تقاطع اولین بار توسط جیمز اچ دابینز در سال 1978 در کلینیک مایو ابداع شد. اگرچه این سندرم به نام سندرم تقاطع به کار برده می شود اما در ادبیات پزشکی با نامهای دیگری هم توصیف شده است: مچ پارویی، سندرم متقاطع، بورسیت پولیسیس لونگوس ابدکتور، سندرم پولیسیس لونگوس ابدکتور، پلی میوزیت زیر جلدی و کریپتانسیون پریتاندونیت.
ارزیابی
سندرم تقاطع یک تشخیص بالینی است، اگرچه سونوگرافی اسکلتی عضلانی می تواند به راحتی آن را تایید کند. مراحل اولیه تشخیص شامل معاینه فیزیکی متمرکز از آرنج، مچ دست و دست است.
مانند تمام معاینات اسکلتی عضلانی، شما باید یک رویکرد ساختاریافته داشته باشید که شامل بررسی طیف وسیعی از حرکات، لمس، تست عضلانی و سایر تست های خاص است. هر مفصل در بالا و پایین آسیب، باید در تمام حرکات آزمایش شود. به دنبال تورم روی قسمت دیستال ساعد باشید زیرا ممکن است مواردی وجود داشته باشد که در معاینه 4 تا 6 سانتیمتری نزدیک به توبرکل لیستر قابل لمس باشد. کرپیتوس یک یافته بسیار رایج و مختص سندرم تقاطع در معاینه است. همانطور که دو کمپارتمان پشتی از حرکات پرونیشن و سوپیناسیون عبور می کنند، اصطکاک ایجاد می کنند که منجر به کرپیتوس در معاینه می شود. پروناسیون معمولاً ناراحتکنندهتر از سوپیناسیون است.
هنگام انجام تشخیص افتراقی، پروناسیون مقاوم که منجر به ایجاد مجدد درد بیمار میشود، همراه با یافتههای قابل لمس کرپیتوس در حدود 2 تا 3 سانتیمتر پروگزیمال استیلوئید رادیال، میتواند به تمایز تنوسینوویت سندرم دکوروان کمک کند. سندرم دکوروان وضعیتی است که اولین قسمت خلفی اکستنشن مچ را نیز درگیر می کند. این وضعیت در زیر استیلوئید رادیال مشاهده می شود و می تواند به طور کلاسیک از طریق تست فینکل اشتاین آزمایش شود.
CT در تشخیص سندرم تقاطع مفید نخواهد بود. MRI تصویر و تشخیص بسیار خوبی از بافت نرم ارائه می دهد، اگرچه MRI انتخابی مقرون به صرفه نخواهد بود.
فناوری اولتراسوند پزشکی اسکلتی عضلانی در تشخیص و درمان می تواند کمک کند. به یاد داشته باشید که مانند بسیاری از شرایط اسکلتی عضلانی، آناتومی عمدتاً سطحی است. یافتههایی که با تشخیص مرتبط هستند، یک ناحیه هیپواکویک در بین دو کمپارتمان خلفی است زیرا روی هم قرار دارند. این نشان دهنده تورم ادم ناشی از اصطکاک است. همچنین ممکن است ضخیم شدن غلاف تاندون وجود داشته باشد.
درمان
درمان، مدیریت محافظه کارانه با استراحت و اصلاح فعالیت است. تزریق کورتیکواستروئید بهبود قابل توجهی را نشان داده است و در صورتی که با سایر درمان های محافظه کارانه بهبودی کم یا بدون بهبودی حاصل شده باشد، بهترین گام بعدی است.
داروهای ضد التهابی ممکن است برای آسیب های حاد و تسکین درد مفید باشند. داروهای رایج ایبوپروفن، ناپروکسن، ملوکسیکام یا دیکلوفناک هستند. همچنین ممکن است از استامینوفن برای تسکین درد نیز استفاده شود. به طور معمول استراحت و اصلاح فعالیت موثرتر خواهد بود. یخ نیز یک درمان موثر است. یک آتل موقت برای محافظت و راحتی در شب نیز ممکن است مفید باشد. در حال حاضر هیچ پروتکل توانبخشی مبتنی بر شواهد و قانع کننده ای برای سندرم تقاطع وجود ندارد.
هنگامی که اقدامات محافظه کارانه موثر نیستند، می توان از تزریق کورتیکواستروئید تحت هدایت سونوگرافی استفاده کرد. با استفاده از تکنیک تجسم اولتراسوند که در فرآیند ارزیابی ذکر شده است تشخیص را تایید کنید. تزریق معمولی مخلوط یک به یک کورتیکواستروئید و بی حس کننده است (0.5 میلی لیتر تا 1 میلی لیتر استروئید، معمولاً تریامسینولون 40 میلی گرم / 1 میلی لیتر به همراه یک بی حس کننده موضعی انتخابی در 0.5 میلی لیتر تا 1 میلی لیتر استفاده می شود). سوزن گیج 23 تا 25 به طول 1 تا 1.5 اینچ ترجیح داده می شود. سوزن را به جایی هدایت کنید که اولین کمپارتمان پشتی (ابداکتور پولیسیس لنگوس و اکستانسور پولیسیس برویس) روی قسمت دوم پشتی (اکستانسور کارپی رادیالیس برویس/اکستانسور کارپی رادیالیس) عبور کرده است. پس از تکمیل تزریق، بیمار را به سمت پرون و سوپاین قرار دهید، با لمس، کرپیتوس و حساسیت را مشاهده کنید. رفع درد می تواند به تثبیت تشخیص کمک کند. توصیه می شود که تمرینات توانبخشی را همزمان با تزریق بعد از روز 3 تا 5 استفاده کنند. علاوه بر این، پرولوتراپی یکی دیگر از گزینه های تزریقی است، این نیز تحت هدایت سونوگرافی با همان تکنیک استروئید انجام می شود. اساس پرولوتراپی به حداقل رساندن عوارض جانبی استروئید و ایجاد نتایج مشابه برای بهبود درد و عملکرد است. پرولوتراپی از یک بی حس کننده معمولاً لیدوکائین و مخلوطی از دکستروز در آب استریل (20-5 درصد) استفاده می کند. تصور می شود که پرولوتراپی یک حالت پیش التهابی ایجاد می کند که باعث آزاد شدن فاکتورهای رشد و در نهایت رسوب کلاژن می شود که منجر به تقویت بافت می شود.
در موارد نادر، دبریدمان و رهاسازی توسط جراحی اندیکاسیون دارد.
تشخیص های افتراقی
- Boutonniere defect
- Drummer’s wrist
- Dupuytren contracture
- Extensor digitorum tenosynovitis
- Jammed finger
- Jersey's finger
- Mallet finger
- Metacarpophalangeal ligament rupture
- Ring avulsion injury
- Scaphoid fracture
نکات
- سندرم تقاطع یک تنوسینوویت التهابی در تقاطع قسمت اول پشتی (APL, EPB) و قسمت دوم پشتی (ECRL, ECRB) مچ دست است.
- بیماران درد را در ناحیه پشتی ساعد و مچ گزارش می کنند
- تشخیص در درجه اول بالینی است اما توسط US و MRI تایید می شود.
- درمان عمدتا با دارو، آتل، تزریق کورتیکواستروئید، و به ندرت دبریدمان یا رهاسازی جراحی غیر جراحی است.
رفرنس:
Michols NJ, Kiel J. Intersection Syndrome. 2022 Aug 1. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2022 Jan–.
مقالات مرتبط
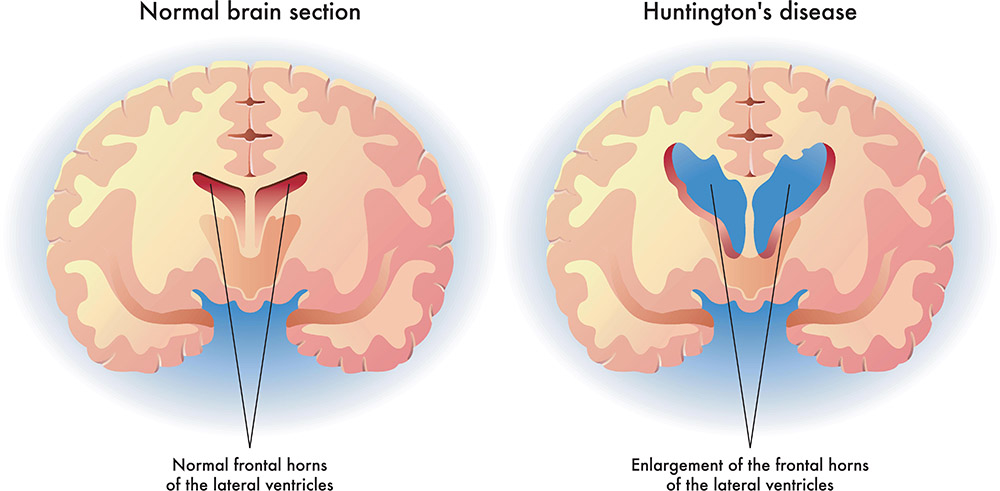
مدیریت بیماری هانتیگتون (HD)
بیماری هانتینگتون (HD) یک بیماری عصبی ارثی است که با علائم عصبی روانپزشکی، یک اختلال حرکتی (معمولاً choreiform) و اختلالات شناختی پیشرونده مشخص می شود.
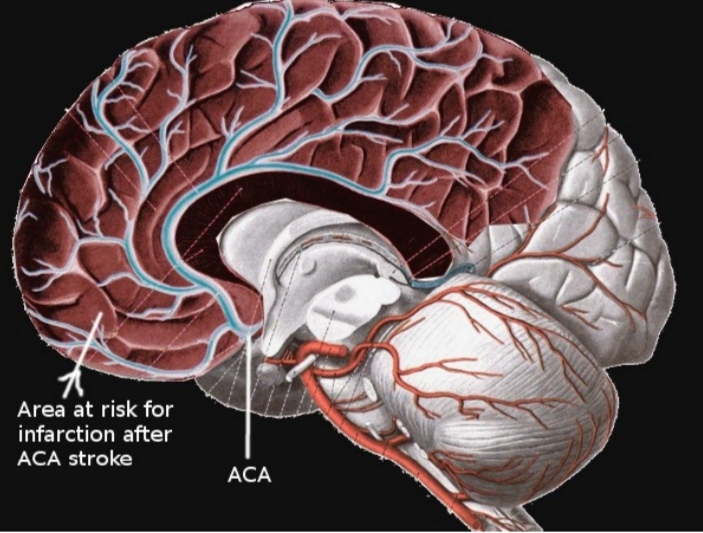
انفارکت ناشی از شریان مغزی قدامی (ACA)
انفارکت های شریان مغزی قدامی در قلمرو شریان مغزی قدامی رخ می دهد که شامل قسمت فوقانی و مدیال لوب تمپورال و نیز میدلاین لوب فرونتال می باشد. شریان ACA شاخه کاروتید داخلی بوده و خود به پنج سگمان با نام های A1 تا A5 تقسیم می شود. ساختار آناستوموزی قوی این شریان موجب می شود تا ریسک بروز انفارکت در این ناحیه پایین باشد