انفارکت ناشی از شریان مغزی قدامی (ACA)
خلاصه مقاله
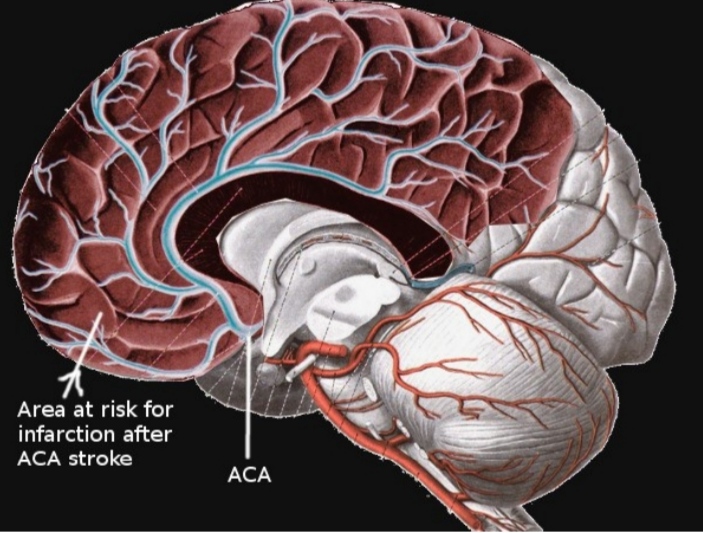
انفارکت های شریان مغزی قدامی در قلمرو شریان مغزی قدامی رخ می دهد که شامل قسمت فوقانی و مدیال لوب تمپورال و نیز میدلاین لوب فرونتال می باشد. شریان ACA شاخه کاروتید داخلی بوده و خود به پنج سگمان با نام های A1 تا A5 تقسیم می شود. ساختار آناستوموزی قوی این شریان موجب می شود تا ریسک بروز انفارکت در این ناحیه پایین باشد
#با_مقاله_درس_بخوانیم
#Anterior_Cerebral_Artery_induced_Infarction
انفارکت ناشی از شریان مغزی قدامی (ACA)
📚 تعریف
انفارکت های شریان مغزی قدامی در قلمرو شریان مغزی قدامی رخ می دهد که شامل قسمت فوقانی و مدیال لوب تمپورال و نیز میدلاین لوب فرونتال می باشد. شریان ACA شاخه کاروتید داخلی بوده و خود به پنج سگمان با نام های A1 تا A5 تقسیم می شود. ساختار آناستوموزی قوی این شریان موجب می شود تا ریسک بروز انفارکت در این ناحیه پایین باشد.
🧬 اتیولوژی
ریسک فاکتورهای انفارکت ACA مشابه سایر انواع انفارکت شامل هایپرتنشن، هایپرکلسترولمی، دیابت ملیتوس و سیگار می باشد که منجر به بروز آترواسکلروز می شوند. آترواسکلروز موجب انواع اختلالات عروقی منتهی شونده به انفارکت می شود که در مورد شریان ACA، ترومبوز in situ شایعتر است. آمبولی قلبی مخصوصا در اثر فیبریلاسیون دهلیزی نیز یکی از ریسک فاکتورهای مهم انفارکت ACA است که شانس بروز آن در همراهی با اختلالات سگمان A1 مانند هیپوپلازی یا عدم تشکیل افزایش می یابد. در افراد جوانتر، دایسکشن آئورت نیز یکی از اتیولوژی های مطرح است.
📊 اپیدمیولوژی
انفارکت ACA ناشایع بوده و 0.3 الی 4.4 درصد موارد انفارکت را شامل می شود. میانگین سنی بروز این عارضه 59 تا 74.4 سال بوده و در مردان شایعتر است. همچنین، انفارکت ACA در سمت چپ با شیوع بیشتری رخ می دهد.
🩺 شرح حال و معاینه
تظاهرات انفارکت ACA بر اساس اندازه انفارکت و نیز اینکه کدام قسمت ACA یا شاخه های آن درگیر باشد متفاوت است. عمده بیماران با نقایص حرکتی (ازجمله برادی کینزی، آکینزی و هیپومتری) در اندام تحتانی سمت مقابل مراجعه می کنند. درگیری شریان های تغذیه کننده هسته های عمقی موجب ضعف صورت و اندام فوقانی سمت مقابل می شود. اختلالات هوشیاری، حافظه و گفتار (از جمله آفازی حرکتی ترانس کورتیکال) نیز جزو عوارض نوروسایکولوژیک انفارکت ACA هستند. نقایص حسی ایزوله کمتر شایع هستند و تقریبا همیشه همراه با ضعف اندام بروز می کنند. یکی دیگر از تظاهرات انفارکت ACA که مخصوصا در موارد ناشی از دایسکشن بروز می کند، سردرد است.
🔬 ارزیابی
ارزیابی ایسکمی حاد پس از اقدامات اولیه از جمله ارزیابی راه های هوایی، تنفس و گردش خون، شامل اخذ یک شرح حال دقیق درباره سیر علائم است. همچنین می توان از سیستم امتیاز دهی سکته موسسه ملی سلامت (NIHSS) برای تعیین میزان ناتوانی حاصل از عارضه استفاده نمود. یکی از ارکان مهم ارزیابی اولیه، تصویربرداری مغزی بوسیله CT بدون کنتراست است که ضایعات هایپردنس در ACA می تواند نمایانگر انفارکت ناشی از ACA باشد؛ هرچند انفارکت های ACA ممکن است بعلت اندازه یا موقعیت مکانی خود در تصویربرداری مشاهده نشوند. ارزیابی های آزمایشگاهی و شرح حال دارویی نیز در کشف علت زمینه ای و نیز انتخاب بهترین استراتژی درمانی کمک کننده است.
💊 درمان
سطح اشباع اکسیژن خون بیمار باید بالای 94% نگه داشته شود و از هایپراکسی جلوگیری شود. فشار خون بالاتر از 120/220 نیز باید تحت درمان قرار گیرد و در بیماران کاندید دریافت آلتپلاز، فشار خون در حد 110/185 نگه داشته شود. درمان ترومبولیتیک در بیماران دچار ناتوانی درنظر گرفته می شود، هرچند که یک پنجره زمانی برای درمان ترومبولیتیک وجود دارد و بخش قابل توجهی بیماران پس از اتمام این پنجره مراجعه می کنند. درمان اندوواسکولار بوسیله ترومبکتومی مکانیکی نیز میتواند در برخی موارد انسداد عروق بزرگ موثر واقع شود. پس از مدیریت واقعه حاد، پیشگیری از بروز موارد راجعه بوسیله کاهش ریسک فاکتور های بیمار و نیز استفاده از داروهای آنتی هایپرتنسیو، آنتی پلاکت و ضدانعقاد انجام می شود.
💉 مراقبت
توانبخشی زودرس با حضور تیم متخصص به بهبود پیامدهای بیماران کمک می کند. برای جلوگیری از بروز حملات بعدی، بیماران دارای ریسک فاکتور باید در ارتباط با اهمیت پایبندی به درمان و نیز علائم اولیه سکته آموزش دیده و به مراجعه سریع توصیه شوند. همچنین تغییر سبک زندگی از جمله کاهش وزن، اصلاح رژیم غذایی و قطع مصرف تنباکو ریسک بروز انفارکت را کاهش می دهد. آموزش به اعضای خانواده و اطرافیان بیمار نیز می تواند در مراجعه سریع بیمار و دریافت درمان بهینه موثر باشد.
📚https://www.ncbi.nlm.nih.gov/books/NBK537333/
مقالات مرتبط
الیگودندروگلیوما
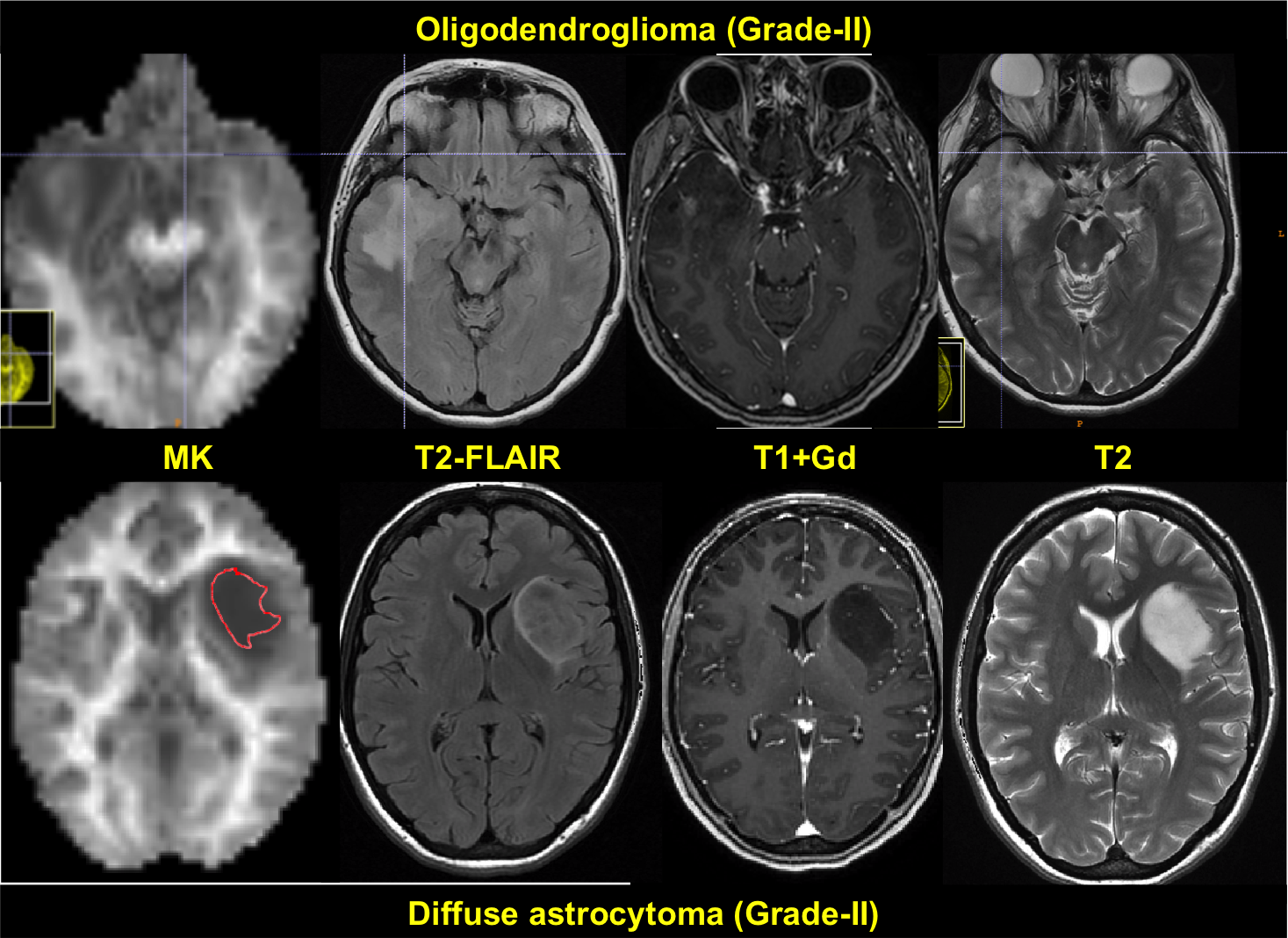
الیگودندروگلیوما، جزو تومورهای اولیه نورواپیتلیال سیستم عصبی مرکزی است.منشاء الیگودندروگلیوما، الیگودندروسیت ها، نوعی از سلول های گلیال مغز است. براساس کرایتریای WHO برای طبقه بندی تومورهای CNS، به 2 نوع، الیگودندروگلیومای درجه 2 و الیگودندروگلیومای درجه 3(اناپلاستیک) تقسیم میشوند.نسبت بروز آن در مردان به زنان، از 1.1 تا 2 متغییر است. به لحاظ هیستوپاتولوژیک در الیگودندروگلیوما، صفحه هایی از هسته های گرد ایزومورفیک به همراه سیتوپلاسم شفاف دیده میشود که با نام کلاسیک"تخم مرغ سرخ شده شناخته میشود. اجسام پساوما و کلسیفیکاسیون های منتشر در تومور وجود دارند.در الیگودنروگلیومای درجه 3، آتیپی هسته ای و نکروز، پرولیفراسیون میکروواسکولار، دانسیته ی بالای سلولی، اشکالی میتوز سلولی نیز دیده میشود.سی تی اسکن بدون کنتراست(NECT) برای ارزیابی علائم غیر اختصاصی سیستم عصبی مرکزی است.الیگودندروگلیوما در CT scan بصورت توده ی حاشیه اMRI وسعت تومور و ماهیت ارتشاحی آن را نشان دهد. در توالی T2 ، بصورت Hypointense و در توالی T1 بصورت، Hyperintense دیده می شود. تقویت شدن تومور با کنتراست اغلب در MRI بصورت هموژن یا Patchy و Ring enhancement نشان دهنده ی تهاجمی بودن تومور و پروگنوز بد آن است.ی هایپودنس یا ایزودنس در کورتکس و ماده ی سفید ساب کورتیکال دیده میشود.تشخیص براساس علائم بالینی، تصویربرداری، ارزیابی هیستوپاتولوژی و مارکر های ژنتیکی IDH1 و IDH2 است. تشخیص های افتراقی الیگوندروگلیوما شامل آستروسیتومای منتشر، گلیوبلاستوما، تومور های نورواپیتلیال دیس امبریوپلاستیک، گانگلیوما و تومورهای مولتی ندولار و واکوئل کننده ی نورونی است. علائم آن غیراختصاصی اند. شایع ترین علامت بالینی ان، تشنج پارشیال ساده یا کمپلکس یا جنرالیزه رخ میدهد.سردرد، تغیییر وضعیت ذهنی، سرگیجه، تهوع، شکایت بینایی و ضعف نورولوژیک فوکال از علائم دیگر است.بطور کلی هر فرد با تشنج جدید یا نقص عصبی فوکال باید تحت تصویربرداری CNS قرار گیرد. درمان الیگودندروگلیوما چندعاملی است و شامل روش های جراحی، شیمی درمانی و رادیوتراپی است. برداشت کامل تومور اولین انتخاب برای درمان اولیه ی الیگودندروگلیوما است و بیوپسی،برای افزایش Survival و تائید تشخیص تومور و نوع آن بکار می رود. تعیین نوع روش جراحی با توجه به محل تومور، بیماری های زمینه ای بستگی دارد. ادامه ی درمان بیمار براساس پروگنوز وی تعیین میشود: در صورت سن کمتر از 40 سال، الیگودندروگلیومای درجه 2 و یا عدم وجود اختلالات نورولوژیک در بیمار، ادامه ی درمان بصورت انتظاری یا رادیوتراپی و کموتراپی با تموزولوماید انجام میشود. ولی در صورت سن بالای 40 سال، الیگودندروگلیومای درجه 3، وجود اختلالات نورولوژیک و یا وجود باقی مانده ی تومور در CNS، ادامه ی درمان رادیوتراپی و کموتراپی با تموزولوماید است.
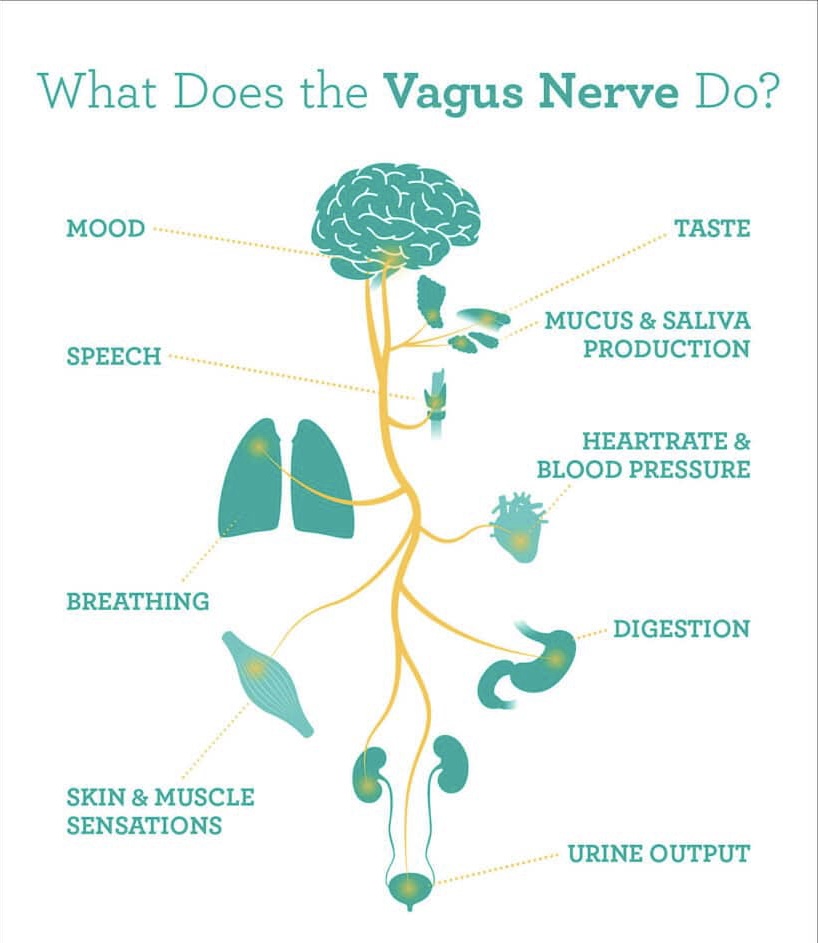
عصب واگ چیست؟ Vagus Nerve
عصب واگ، عصب زوج ۱۰ مغزی است که از ساقه ی مغز، بخش مدولا منشا میگیرد…